Gewrichtsklachten algemeen
Samenvatting
In dit lemma wordt gewrichtspijn (artralgie) zonder duidelijke objectieve afwijkingen behandeld. Hierbij ontbreken tekenen van gewrichtsontsteking zoals warmte, zwelling, roodheid en bewegingsbeperking.
De oorzaak van pijn en stijfheid in een gewricht blijft vaak lang onduidelijk. Het kan zijn dat een gewricht verdraaid, verstuikt of overbelast is. Soms is er sprake van artrose (‘slijtage’ (zie lemma Artrose)).
De arbeidsgerelateerde aandoeningen aan de bovenste ledematen worden veelal aangeduid als RSI (repetitive strain injury) of als CANS (complaints of arm, neck and/or shoulder). Dit begrip omvat onder andere aspecifieke klachten in hand, onderarm, bovenarm, schouder of nek, epicondylitis en schouderklachten.
Gewrichtspijn zonder duidelijke objectieve afwijkingen komt meestal voor bij fysiek zwaardere belasting zoals in sommige beroepen maar kan ook voorkomen bij gegeneraliseerde auto-immuunziekten en virale infecties. Dergelijke klachten kunnen een voorbode zijn van een latere manifeste reumatoïde artritis hoewel dit zeldzaam is. Hoe langer de klachten bestaan, hoe kleiner de kans op een onderliggende reumatische of andere ziekte.
Risicofactoren voor het ontstaan van een beroepsziekte zijn repeterende bewegingen, de te leveren kracht en de lichaamshouding.
Er is sprake van chronische artralgie (CA) bij langer dan zes weken bestaande gelokaliseerde gewrichtspijn waarbij geen objectieve afwijkingen werden gevonden en geen classificerende diagnose kon worden gesteld.
Van alle contacten met de huisarts heeft 8% betrekking op klachten van het houdings- en bewegingsapparaat. Bij bevolkingsonderzoek geeft 35% van de ondervraagde aan op dat moment klachten van het bewegingsapparaat te hebben en 5% pijn in een of meerdere gewrichten.
Algemeen
-
CAS-codes: L110 – gewrichtspijn; L119 – overige gewrichtsklachten
-
ICD-10 code: M25 – other joint disorders, not elsewhere classified; M25.5 – pain in joint; M25.9 – joint disorder, unspecified
Synoniemen
-
Artralgie.
-
Arthralgia.
-
Chronische artralgie (CA).
-
Chronische benigne pijnsyndroom van het bewegingapparaat.
-
Musculoskeletal disorders (MSD’s).
1. Diagnose en behandeling
De oorzaak van pijn en stijfheid in een gewricht blijft vaak onduidelijk. Het kan zijn dat een gewricht verdraaid, verstuikt of overbelast is. Soms is er sprake van artrose (‘slijtage’ (zie lemma Artrose)). Is het gewricht wel dik, warm of rood, dan komt dat meestal door een ontsteking.
Artralgie zonder duidelijke objectieve afwijkingen kan ook voorkomen bij gegeneraliseerde auto-immuunziekten en virale infecties.
1.1. Definitie
-
Aspecifieke klachten in hand, onderarm, bovenarm, schouder of nek: bij de afwezigheid van symptomen of bevindingen van een specifieke aandoening.
-
Carpaletunnelsyndroom: nachtelijke tintelingen, een doof dan wel slapend gevoel en/of gevoelloosheid en/of pijn in de vingers die worden verzorgd door de n. medianus, waardoor de patiënt meestal wordt gewekt uit de slaap. Niet zelden zijn er klachten in alle vingers van de hand, te weten pijn en paresthesieën, eventueel doortrekkend in de arm of de schouder. Deze verschijnselen zijn vaak beiderzijds, maar overwegend aan de dominante hand. ‘Wapperen’ met de hand kan verlichting brengen. In een later stadium kunnen er ook overdag sensibele klachten ontstaan. Sommige patiënten geven aan minder kracht in hun hand te hebben en laten vaak iets uit hun handen vallen. Het gebruik van provocatietests, zoals die van Phalen of Tinel, draagt niet bij in de diagnostiek van het CTS. Om de diagnose zo zeker mogelijk te stellen dient de klinische diagnose bij voorkeur ondersteund te worden door afwijkende bevindingen bij het zenuwgeleidingsonderzoek. Deze combinatie wordt in de richtlijn beschouwd als de gouden standaard.
-
Hand-armvibratiesyndroom: bij het fenomeen van Raynaud of sensibele stoornissen of osteoartrose aan de bovenste extremiteit en voldoende blootstelling aan hand-armtrillingen.
-
Tendosynoviitis of tendinitis: bij pijn en locale zwelling op de onderarm en beperkingen in een of meer vingers.
-
Epicondylitis lateralis of medialis: bij drukpijn op de laterale of mediale epicondylus en pijn bij respectievelijk dorsale of palmaire flexie van de pols tegen weerstand in.
-
Schouderklachten: bij pijn in de schouder bij actieve of passieve abductie of exorotatie.
-
Cervicale radiculopathie: bij pijn uitstralend vanuit de nek en doofheid, prikkelingen of krachtverlies in de arm min of meer in het gebied van een verzorgende wortel.
-
Chronische artralgie (CA): langer dan zes weken bestaande gelokaliseerde gewrichtspijn waarbij geen objectieve afwijkingen werden gevonden en geen classificerende diagnose kon worden gesteld.
1.2. Diagnostiek
Anamnese
Vraag bij een werknemer met klachten aan arm, schouder of nek naar:
-
de aard van de klachten: pijn, kramp, tintelingen, gevoelsstoornissen, crepitaties, uitstraling van de pijn, stijfheid, onhandigheid, coördinatieverlies, krachtsverlies, huidverkleuringen, temperatuurverschillen;
-
de aanwezigheid van andere klachten of elders gelokaliseerde klachten;
-
blootstelling aan trillingen met name van de hand en arm;
-
blootstelling aan voor arm, schouder of nek belastende werkomstandigheden zoals de combinatie van niet-neutrale houdingen, repeterende bewegingen, en uit te oefenen kracht. Maak een onderscheid in blootstelling met een hoog en een laag risico op grond van de intensiteit en de duur van de blootstelling op grond van het schema: beoordeling fysieke belasting in de spreekkamer (zie de NVAB-richtlijn Klachten aan arm, schouder of nek);
-
irreële cognities over de klachten zoals angst om te bewegen, perfectionisme of catastrofale gedachten (zeer sombere gedachten over de aard van de aandoening);
-
stressoren op het werk zoals werkdruk, gebrek aan autonomie en sociale ondersteuning.
Risicofactoren
-
Het werken met trillend gereedschap geeft meer klachten van de hand en arm.
-
Het frequent maken van repeterende bewegingen, dat wil zeggen bewegingen die meer dan twee keer per minuut voorkomen gedurende langere tijd, is gerelateerd aan meer klachten.
-
Bij minder dan 10 minuten pauzes die werkhouding en/of bewegingen onderbreken, per uur komen meer klachten voor.
-
Druk op de arm tijdens het werk is een risicofactor voor het ontstaan van klachten.
-
Indien er sprake is van eerdere nekklachten is er een groter risico op het voorkomen van nekklachten.
-
Bij mannen werkzaam in fysieke arbeid en gelijktijdig geestelijk veeleisend werk én belasting in de privésfeer komen ook meer klachten voor in de nek- en schouderregio.
-
Bij vrouwen komen meer klachten van de nek en schouder voor als er sprake is van overwerk, psychosociale factoren, hoge geestelijke belasting, en onbevredigende vrije tijd.
-
Rugklachten en pijn van de bovenste extremiteit komen meer voor bij zwaarder fysiek werk.
-
Voor lage rugklachten, nek- en schouderklachten, en ziekteverzuim ten gevolge van nek- en schouderklachten is er een relatie met klimatologische factoren, in het bijzonder voor tocht en nek- en schouderklachten. 7
-
Er lijkt geen relatie te zijn tussen het werken met een computer en chronische nek- en schouderpijn.
-
Oudere bouwvakkers hebben meer spier- en gewrichtsklachten dan jongere.
-
Werknemers in zittende beroepen hebben minder klachten dan werknemers in meer actieve beroepen.
-
Bij rokende bouwvakkers (>20 sigaretten per dag) komen vaker rugklachten voor dan bij niet-rokende bouwvakkers.
-
Repeterende bewegingen, werken met trillend gereedschap en fysiek zwaarder werk leiden meer tot schouderklachten. Bij mannen zijn vooral trillend gereedschap en herhalende bewegingen risicofactoren. Bij vrouwen vormen vooral zwaar tillen en werken in een ergonomisch slechte houding risico’s.
-
Bij bepaalde geneesmiddelen (o.a. mirtazapine) is gewrichtspijn gerapporteerd.
Lichamelijk onderzoek
-
Per perifeer gewricht specifiek onderzoek naar zwelling, tangentiële drukpijn en functiebeperking.
-
Pijnlijke drukpunten (fibromyalgie).
-
Patiënten met chronische artralgie geven vaak zwellingen van de gewrichten aan zonder dat die kunnen worden geobjectiveerd.
-
Bij klachten van pijn in de gewrichten moet onderscheid worden gemaakt tussen articulaire en periarticulaire origine van de klachten. Articulaire afwijkingen worden meestal gekarakteriseerd door drukpijn ter hoogte van de gewrichtsspleet en pijn bij en/of beperking van de maximale beweeglijkheid, periarticulaire afwijkingen door extra gevoeligheid van de aangedane structuur zoals bursa, pees, peesschede, of ligament, terwijl de pijn verergert bij bewegingen waarbij deze structuur is betrokken.
Overweeg:
-
bij aanwezigheid van andere of elders gelokaliseerde klachten
-
een systemische of meer centrale neurologische aandoening → voer een algemeen lichamelijk onderzoek uit en/of verwijs door voor verder onderzoek.
-
-
bij aanwezigheid van tintelingen, kramp of gevoelsstoornissen
-
carpaletunnelsyndroom of cervicale hernia → voer een gericht neurologisch onderzoek uit.
-
-
bij de aanwezigheid van een zwelling op de onderarm
-
tendosynoviitis of tendinitis → voer een lokaal lichamelijk onderzoek uit (zie NVAB-richtlijn Klachten aan arm, schouder of nek).
-
Classificatiecriteria
Monoarticulaire artralgie: één gewricht.
Oligoarticulaire artralgie: twee tot vier gewrichten.
Polyarticulaire artralgie: meer dan vier gewrichten.
Acuut: binnen 24 uur na het ontstaan bereiken de symptomen hun hoogtepunt.
Subacuut: zes weken na het ontstaan zijn er tekenen van spontane verbetering.
Chronisch: na zes weken nog geen tekenen van spontane verbetering.
Aanvullend onderzoek
-
BSE: bezinkingssnelheid van de erytrocyten.
-
Hb: hemoglobineconcentratie.
-
Serologisch onderzoek op reuma:
-
gemodificeerde Waaler-Rose-test;
-
latexfixatietest;
-
ANF: aanwezigheid van antinucleaire factoren;
-
volledig bloedbeeld met leukocytendifferentiatie;
-
serumconcentratie van creatine, glucose, calcium, natrium en kalium;
-
AF: serumactiviteit van alkalisch fosfatase;
-
γ-GT: γ-glutamyltranspeptidase;
-
CK: creatinekinase;
-
eiwitspectrum;
-
schildklierfunctie:
-
TSH: thyroïdstimulerend hormoon,
-
FT4: vrij T4;
-
volledig urineonderzoek.
-
Laboratoriumonderzoek
Indien vocht in een gewricht aanwezig lijkt, is een diagnostische punctie geïndiceerd voor onderzoek naar kristallen, aantal en type van aanwezige cellen en zo nodig voor het kweken van de synoviale vloeistof.
Beeldvormende diagnostiek
-
Röntgenfoto van de pijnlijke gewrichten.
-
Technetiumdifosfonaatbotscintigrafie (onderzoek naar de opname van radioactief technetiumdifosfonaat in het bot).
Instrumentarium
Niet van toepassing.
Differentiaaldiagnose
Bij aanwezigheid van andere of elders gelokaliseerde klachten:
-
een systemische of meer centrale neurologische aandoening → voer algemeen lichamelijk onderzoek uit en/of verwijs door voor verder onderzoek.
Bij aanwezigheid van tintelingen, kramp of gevoelsstoornissen:
-
carpaletunnelsyndroom of cervicale hernia → voer een gericht neurologische onderzoek uit.
Bij de aanwezigheid van een zwelling in het verloop van een spier of pees:
-
tendosynoviitis of tendinitis → voer een lokaal lichamelijk onderzoek uit.
Artrose: (‘slijtage’) (zie het lemma Artrose)
-
Reumatische ziekten:
-
reumatoïde artritis (zie het lemma Reumatoïde artritis);
-
lupus erythematodes disseminatus;
-
ziekte van Sjögren.
-
-
Infecties.
-
lyme-borreliose.
-
Virale infecties:
-
parvovirus;
-
hiv;
-
dengue.
-
-
Stapelingsziekten:
-
jicht: geeft meestal pijn in één gewricht, meestal in de grote teen, soms in de middenvoet, enkel, knie of pols. Het gewricht wordt dik, rood of warm. Jicht ontstaat vermoedelijk door een verhoogd urinezuurgehalte in het bloed. Het urinezuur vormt kristallen in het gewricht. Deze kristallen veroorzaken een ontsteking. De kans op jicht is groter als het in de familie voorkomt. Alcoholgebruik, eiwitrijke maaltijden en plaspillen kunnen een aanval van jicht uitlokken;
-
hemochromatose.
-
-
Endocriene stoornissen.
-
Hypothyreoïdie.
-
Diabetes mellitus.
-
Inflammatoire darmziekten.
-
Chronische nierinsufficiëntie.
-
Neurologische ziekten.
-
Fibromyalgie (zie het lemma Fibromyalgie).
1.3. Behandelplan
Adviseer wat betreft omgang met de klachten:
Te blijven functioneren, maar taken waarbij heftige pijnklachten optreden tijdelijk niet uit te voeren. Zoek hier, samen met de patiënt, naar activiteiten, taken en werkzaamheden die minder of niet pijnlijk zijn. Die taken kunnen wel uitgevoerd worden en later geleidelijk aan weer uitgebreid en opgevoerd.
Evalueer het effect van deze werkaanpassingen.
Adviseer wat betreft de behandeling:
Indien geïndiceerd: over eventuele operatie of injecties.
Medicatie
-
Paracetamol; bijvoorbeeld als het aangedane gewricht door de pijn niet goed kan worden bewogen of er niet goed kan worden geslapen. Als de pijn steeds terugkomt, kan de pijnstiller met een vaste regelmaat worden ingenomen.
-
Ibuprofen, diclofenac of naproxen.
Intra-articulaire injecties
Bij sommige aandoeningen (o.a. de schouder) kunnen intra-articulaire injecties (met analgetica en/of corticosteroïden) de aandoening verzachten, verminderen of afremmen.
Oefentherapie
Bij aspecifieke klachten:
-
Bij nekklachten wordt geadviseerd zo nodig na enkele weken naar een manueel therapeut te gaan.
-
Verwijs terughoudend naar een fysiotherapeut ook bij ernstiger klachten omdat effectiviteit niet aangetoond is → verwijs bij voorkeur naar een oefen- en houdingstherapeut. Oefeningen helpen beter dan massage.
-
Het effect van multidisciplinaire revalidatie is, hoewel veel toegepast, beperkt en er is geen bewijs voor een positief effect bij klachten van spierpijn op meerdere plaatsen.
-
Sommige vormen van fysiotherapie zijn effectief bij bepaalde vormen van schouderpijn.
Chirurgische interventie
Bij sommige specifieke aandoeningen (zoals bij reumatoïde artritis, ernstige artrose en loszittende botstukken) kan chirurgische interventie worden overwogen.
1.4. Prognose medisch herstel
Beloop
-
Artralgie kan een voorbode zijn van een latere manifeste reumatoïde artritis (RA). Maar dit hoeft zeker niet altijd zo te zijn. Hoe langer de klachten echter bestaan hoe kleiner de kans op een onderliggende reumatische of andere ziekte. Bij RA-patiënten werd de diagnose in 96% van de gevallen bij poliklinisch vervolgonderzoek binnen 1 jaar gesteld.
-
Bij een deels retrospectief onderzoek onder 74 patiënten met CA (chronische artralgie) die verwezen waren naar een polikliniek reumatologie bleek dat gemiddeld 2,5 jaar na het eerste bezoek 20% van de patiënten geen pijn meer had, 25% minder pijn, 15% nog even veel pijn en 40% meer pijn. Terwijl bij een derde van de patiënten fibromyalgie was gediagnosticeerd, maar bij geen van de patiënten alsnog een inflammatoire gewrichtsziekte werd geconstateerd.
-
Bij een onderzoek in een reumatologische praktijk in Australië bleek bij 54% van de fibromyalgiepatiënten tevens artralgie te bestaan.
-
Hoewel chronische artralgie een benigne beloop blijkt te hebben, heeft ruim de helft van de patiënten na 2,5 jaar nog steeds evenveel of meer last en leidde deze aandoening voorheen (onder de oude wetgeving) bij een aantal patiënten tot langdurig ziekteverzuim en zelfs tot afkeuring.
-
In een heterogene populatie met niet-specifieke nek- en schouderpijn waren mensen met zittend werk na 5-6 jaar vaker klachtenvrij dan werknemers die minimaal twee kenmerken hadden van:
-
fysieke arbeid;
-
boven schouderhoogte werken;
-
met trillend gereedschap werken.
-
1.5. Belemmeringen medisch herstel
Comorbiditeit
Systemische ziekten zoals aids, kanker, of diabetes kunnen de duur van het bestaan van de klachten verlengen.
Complicaties bij gewrichtsklachten
-
Complicaties zijn specifiek aan de ziekte of conditie die de gewrichtsklachten veroorzaken.
-
Anti-inflammatoire medicijnen kunnen maag-, lever- en nierklachten veroorzaken en worden vanwege de maagklachten vaak samen met een maagbeschermer gegeven.
Leefstijl
Hierbij moet ook worden ingegaan op (voormalige) sportbeoefening, de privésituatie en (vorige) beroepswerkzaamheden. Activiteiten die een belasting van de gewrichten (schokken en/of anderszins intensieve krachten) kunnen uitoefenen zijn mogelijk klachtenveroorzakend en/of -verergerend.
2. Re-integratie
2.1. Diagnostiek arbeidsmogelijkheden
De bedrijfsarts neemt in de spreekkamer de specifieke taken door die de werknemer moet verrichten. Op basis daarvan kan een oordeel worden gevormd over de belasting in de werksituatie die problematisch zou kunnen zijn bij de uitvoering van het werk of bij terugkeer naar het eigen werk. De bedrijfsarts gaat na of er ook factoren zijn die de arbeidsgebondenheid van de aandoening bepalen. Zo nodig wordt een werkplekonderzoek uitgevoerd ter objectivering van eventuele knelpunten en voor verder advies.
Blootstelling
Indien één of meer van onderstaande vragen positief worden beantwoord, is er een verhoogde kans dat de klachten door het werk worden veroorzaakt. Laat dan een werkplekonderzoek uitvoeren ter objectivering van de werkomstandigheden.
Vraag in het algemeen of:
-
gereedschap wordt gebruikt dat trillingen van met name hand en arm veroorzaakt.
-
repeterende bewegingen worden gemaakt: dat wil zeggen bewegingen die meer dan twee keer per minuut voorkomen gedurende langere tijd.
-
minder dan 10 minuten per uur pauzes mogelijk zijn die werkhouding en/of bewegingen onderbreken.
-
druk op de arm wordt uitgeoefend tijdens het werk.
Vraag bij klachten van de hand of pols of gedurende meer dan 2 uur per dag:
-
de pols meer dan 30° van de neutrale stand afwijkt.
-
er gegrepen of geknepen moet worden met de hand.
-
de uit te oefenen kracht meer dan 4 kg bedraagt (‘meer dan vier pakken melk’).
-
er continu sprake is van invoer van gegevens met toetsenbord of muis.
-
er gewerkt moet worden bij kou.
Vraag bij klachten van de elleboog of gedurende meer dan 2 uur per dag:
-
de elleboog 90° gebogen of helemaal gestrekt is gedurende meer dan 4 uur.
-
de onderarm meer dan 40° gedraaid is (pro/supinatie).
-
de kracht meer dan 4 kg bedraagt (‘vier pakken melk’).
Vraag bij klachten van de schouder of gedurende meer dan 2 uur per dag:
-
de hand boven schouderhoogte is.
-
de arm ongesteund van het lichaam af is.
-
de arm achter de romp is.
-
de arm aan de andere zijde van de romp is.
-
de onderarm meer dan 30° naar buiten gedraaid is.
Vraag bij klachten van de nek of gedurende meer dan 2 uur per dag:
-
het hoofd sterk voorovergebogen is.
-
aaneengesloten zittend werk wordt gedaan.
Werkplekonderzoek
Indien een adequate beoordeling van de werksituatie anamnestisch niet mogelijk (b)lijkt, is een werkplekonderzoek aangewezen. Daarbij wordt specifieke aandacht besteed aan de genoemde risicofactoren. Dergelijk onderzoek (door bijv. de arboverpleegkundige of arbeidhygiënist) wordt bij voorkeur samen met de werknemer uitgevoerd. Tijdens het werkplekonderzoek wordt gekeken naar belastende arbeidsfactoren en naar handelingen die – gezien de aard van de klachten – de werknemer niet kan uitvoeren. Een werkplekonderzoek is meestal wenselijk bij advisering naar aanleiding van blijvende beperkingen.
Bij een werkplekonderzoek worden de werknemer/patiënt en de leidinggevende zo veel mogelijk actief betrokken; eventuele aanpassingen kunnen dan ook direct worden besproken.
Diagnostiek beroepsziekten
Beroepsziekten van het houdings- en bewegingsapparaat zijn onderverdeeld naar lichaamsregio: aandoeningen aan de bovenste ledematen (schouder, arm, elleboog, pols, hand en nek), de rug en de onderste ledematen (heup, benen, knieën, enkel en voet).
Voorbeelden van beroepsziekten uit deze drie categorieën zijn respectievelijk een tenniselleboog bij een schilder door langdurig schilderen, aspecifieke lage rugklachten bij een chauffeur van grondverzetmachines door het hoge trillingsniveau en veelvuldig tillen, en artrose van de knie door zwaar tillen en geknield werken bij en vloerenlegger (zie lemma Artrose). Voor specifieke definities van de aandoeningen en voor de melding als beroepsziekte wordt verwezen naar de registratierichtlijnen.
Bovenste ledematen
De arbeidsgerelateerde aandoeningen aan de bovenste ledematen worden veelal aangeduid als RSI (repetitive strain injury) of als CANS (complaints of arm, neck and/or shoulder). Zie het lemma Aspecifieke CANS (RSI). Dit begrip omvat:
-
aspecifieke klachten in hand, onderarm, bovenarm, schouder of nek;
-
carpaletunnelsyndroom;
-
hand-armvibratiesyndroom;
-
tendosynoviitis;
-
epicondylitis lateralis en/of medialis;
-
schouderklachten;
-
cervicale radiculopathie.
Ook zijn per lichaamsregio criteria geformuleerd voor het vaststellen of er sprake is van een beroepsziekte. Risicofactoren zijn herhaling van beweging, de te leveren kracht en de lichaamshouding.
Rug
De meest voorkomende aandoening aan de rug is aspecifieke lage rugklachten. Sinds 1 januari 2005 kan deze aandoening worden gemeld als beroepsziekte op basis van registratierichtlijn D004. Risicofactoren zijn tillen, herhaald buigen en/of draaien van de romp en blootstelling aan hele lichaamstrillingen. (Zie hiervoor het lemma Rugpijn.)
Onderste ledematen
Voor de onderste ledematen zijn twee registratielijnen beschikbaar: slijmbeursontstekingen van de knie dienen te worden gemeld met registratierichtlijn D002 en meniscusletsel met registratierichtlijn D003. (Zie lemma Meniscusletsel.) Veelvuldig knielen, hurken en trappenlopen zijn risicofactoren voor knieklachten en het meniscusletsel.
2.2. Functionele mogelijkheden
Van de zes rubrieken waaruit de Functionele Mogelijkhedenlijst (FML) is opgebouwd, zijn de mogelijke beperkingen voor werknemers met gewrichtsklachten te vinden in de rubrieken I (persoonlijk functioneren), II (sociaal functioneren), III (aanpassing aan fysieke omgevingseisen), IV (dynamische handelingen) en V (statische houdingen). Er kunnen beperkingen bestaan tot de volgende activiteiten van belasting:
| FML-item | Rubriek |
|---|---|
| Handelingstempo | I-7 |
| Vervoer | II-10 |
| Beschermende middelen | III-5 |
| Trillingsbelasting | III-8 |
| Toetsenbord bedienen en muis hanteren | IV-5 |
| Werken met toetsenbord en muis | IV-6 |
| Schroefbewegingen met hand en arm | IV-7 |
| Reiken | IV-8 |
| Frequent reiken tijdens het werk | IV-9 |
| Buigen | IV-10 |
| Frequent buigen tijdens het werk | IV-11 |
| Torderen | IV-12 |
| Duwen of trekken | IV-13 |
| Tillen of dragen | IV-14 |
| Frequent lichte voorwerpen hanteren tijdens het werk | IV-15 |
| Frequent zware lasten hanteren tijdens het werk | IV-16 |
| Hoofdbewegingen maken | IV-17 |
| Lopen | IV-18 |
| Lopen tijdens het werk | IV-19 |
| Trappenlopen | IV-20 |
| Klimmen | IV-21 |
| Knielen en hurken | IV-22 |
| Geknield of gehurkt actief zijn | V-5 |
| Gebogen en/of getordeerd actief zijn | V-6 |
| Boven schouderhoogte actief zijn | V-7 |
Om een goed overzicht te krijgen van de functionele mogelijkheden moet eerst de belasting en (energetische) belastbaarheid van de patiënt in kaart gebracht worden. Daarbij kan informatie van de curatieve sector wenselijk zijn.
2.3. Re-integratieplan
Afhankelijk van de aard van het werk en de mogelijkheden van de patiënt signaleert de bedrijfsarts de wenselijkheid van aanpassingen van werkzaamheden en adviseert hij over hulpmiddelen die aan het werk blijven en/of werkhervatting mogelijk maken.
Voor aanpassing van de werktijden zal over het algemeen, geen medisch inhoudelijke grond zijn. Het werktempo kan wel vertraagd zijn en uiteraard moet de patiënt de mogelijkheid krijgen behandelaars te bezoeken.
De bedrijfsarts kan ook adviseren de hulp van een ergotherapeut of fysiotherapeut in te schakelen. Bij ieder contact wordt het effect van de genomen maatregelen geëvalueerd.
Het formuleren van het re-integratieplan door de bedrijfsarts gebeurt op grond van de probleemanalyse. In het re-integratieplan wordt aandacht besteed aan de volgende punten:
Algemene adviezen
-
Voorlichting aan leidinggevende (en zo nodig collega’s) over de aandoening en de consequenties voor het werk.
-
Het werkhervattingadvies wordt samen met de werknemer opgesteld. Zelf meedenken werkt motiverend. Zo kan de werknemer kijken of hij het werk anders kan indelen, of het werktempo moet worden aangepast. Mogelijk kan licht en zwaar werk beter worden afgewisseld (zie ook Werkgerichte adviezen).
Persoonsgerichte adviezen
-
Adviseer een verzuimende werknemer zo veel mogelijk contact te houden met de werkplek. Dit is, zeker als het verzuim wat langer gaat duren, van cruciaal belang voor de uiteindelijke werkhervatting, welke re-integratiestrategie verder ook wordt gevolgd.
-
Stel een tijdcontingent werkhervattingsprogramma op, met concrete afspraken over de belasting en de opbouw daarvan.
-
Houd met inachtneming van het bovenstaande rekening met het wisselende beloop van de klachten.
-
De advisering over re-integratie is afhankelijk van enerzijds de ernst van de medische problematiek en anderzijds van de zwaarte van het werk.
Werkgerichte adviezen
-
Pauzes tijdens computergebruik (‘pauzesoftware’) kunnen de klachten dan doen verminderen.
-
Bij het carpaletunnelsyndroom kunnen in sommige gevallen bepaalde toetsenborden bij beeldschermwerkers verlichting geven.
-
Zo nodig wordt een werkplekonderzoek uitgevoerd (zie par. 2.1). De werkplekdeskundige (arbeidsdeskundige, ergonoom) geeft adviezen, gebaseerd op voorafgaand onderzoek, over tijdens het werk toe te passen houding, bewegingen, werktechnieken en eventueel (in overleg met de leidinggevende) te realiseren aanpassingen en ergonomische verbeteringen.
-
Met de werknemer worden mogelijke oplossingen besproken als uit de arbeidsanamnese c.q. het werkplekonderzoek blijkt dat de huidige belasting in het werk te hoog is. Daarbij wordt onderscheid gemaakt tussen tijdelijke en permanente aanpassingen van het werk.
-
Er wordt aandacht geschonken aan de randvoorwaarden die het gedrag van de werknemer bepalen (zoals werkplekinrichting, opgelegde werksnelheid, regelmogelijkheden, gedrag van collega’s, werkorganisatie), zodat niet alleen gewenst, maar ook een uitvoerbaar advies wordt gegeven.
Specifieke interventies
-
Arbeidstherapie: gedurende een vast afgesproken periode op de werkplek ‘oefenen’ in het leren omgaan met de beperkingen in relatie tot het (aangepaste en, deels, eigen) werk. Tijdens deze tijdelijke aanpassing kan de werkbelasting geleidelijk, op geleide van de tijd, worden opgevoerd.
De belangrijkste bevorderende factoren voor werkhervatting (en voor aan het werk blijven):
-
optimale behandeling van de aandoening (zie ook par. 1.3);
-
concreet lichamelijk te belastende activiteiten uit de functie weghalen c.q. aanpassen;
-
voorkomen van overbelasting van spieren en gewrichten;
-
inbouwen van voldoende rustmogelijkheden.
2.4. Prognose herstel belastbaarheid
Het herstel van de belastbaarheid is in hoge mate gekoppeld aan het medisch herstel (zie ook par. 1.4 en 1.5). Eenduidige informatie over de relatie tussen gewrichtsklachten en arbeidsongeschiktheid is beperkt. Opvallende bevindingen in de literatuur zijn niet gevonden.
2.5. Belemmeringen herstel belastbaarheid/werkhervatting
Factoren die de werkhervatting kunnen belemmeren, zijn onder andere beperkte medewerking van werkgever en collega’s ten aanzien van tijdelijke en definitieve aanpassingen, en eigen denkbeelden van de patiënt ten aanzien van zijn aandoening.
Werkgebonden belemmeringen
-
Factoren die samenhangen met de fysieke belasting in het werk (zie par. 2.1 en 2.2).
-
Beperkte regelmogelijkheden.
-
Ontbreken van aangepast werk.
Andere belemmeringen
-
Belasting in de privésituatie (zorg voor kinderen, boodschappen, huishouden).
-
Belastend woon-werkverkeer (afstand en/of soort vervoer).
-
Sporten, hobby’s.
Medische belemmeringen
Zie paragraaf 1.5.
3. Epidemiologie
Incidentie en prevalentie algemene bevolking
| Man | Vrouw | Totaal | |
|---|---|---|---|
| Incidentie (per 1.000 per jaar), huisartsencijfers | 1,5 | 4,5 | 3,0 |
| Incidentie algemeen | |||
| Prevalentie (per 1.000) | 2,6 | 8,2 | 5,5 |
| WAO-instroom 2002* | |||
| Beroepsziekten 2005 |
*Symt. Meerd./niet gespecific. Gewr. ICPC code L20. 25
Toelichting en opmerkingen
Van de contacten van huisartsen met patiënten heeft 8% betrekking op klachten van het houdings- en bewegingsapparaat.
Bij bevolkingsonderzoek geeft 35% van de ondervraagde aan op dat moment klachten van het bewegingsapparaat te hebben en 5% pijn in een of meerdere gewrichten. 25
-
Risicovolle beroepen: Beroepen met fysiek zwaar werk in ergonomisch slechte houdingen en/of met trillend gereedschap, naaisters, schilders, chauffeurs grondverzetmachine, vloerenleggers, chirurgen, operatieassistenten, verpleegkundigen. 22,27-29
-
Risicovolle branches/sectoren: niet specifiek bekend.
4. Verwijzen en samenwerken
4.1. Algemene indicatie voor verwijzing en overleg
Verwijzen van huisarts naar de bedrijfsarts bij aanwijzingen voor werkgerelateerde factoren. Positief antwoord op minimaal één van de volgende vragen:
-
Denkt u dat de klachten te maken hebben met het werk?
-
Verergeren de klachten op het werk?
Overleg tussen behandelaar en bedrijfsarts is geïndiceerd bij tegenstrijdige adviezen van behandelaar en bedrijfsarts. Vermijd dat de patiënt tegenstrijdige adviezen krijgt.
Zie leidraad NVAB. 26
4.2. Specifieke verwijsindicaties
-
Als een gewricht zonder duidelijke oorzaak dik, rood en/of warm wordt.
-
Als het gewricht is gekneusd en de zwelling of pijn niet na een paar dagen vermindert.
-
Als een gewricht zonder duidelijke oorzaak langer dan zes weken pijnlijk of stijf blijft.
-
Als wekenlang dagelijks pijnstillers gebruikt moeten worden.
4.3. Redenen om met spoed te verwijzen
-
Algemene ziekteverschijnselen (koorts, algemene malaise).
-
Zenuw- en/of peesuitval.
5. Verzuimreferentieduren
De referentiegegevens voor de verzuimduur van gewrichtsklachten algemeen zijn gebaseerd op de verzuimgegevens van vier arbodiensten van verzuimgevallen die in 2004 of in 2005 zijn beëindigd. Omdat in veel gevallen er pas bij zes weken verzuim een diagnose door een bedrijfsarts is genoteerd, zijn alleen verzuimgevallen die minimaal 43 dagen duren meegenomen.
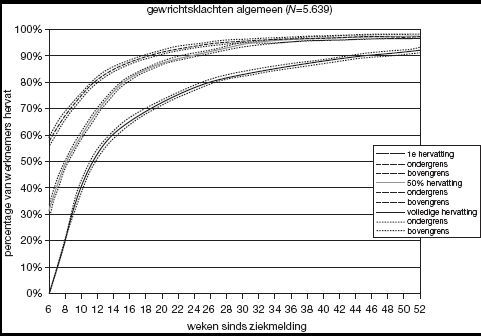
In de grafiek met uitstroomcurven is weergegeven welk deel van de verzuimgevallen het werk hervat binnen een bepaalde periode. Daarbij wordt onderscheid gemaakt tussen de eerste hervatting (stippellijn), 50% hervatting (grijze lijn) en volledige werkhervatting (zwarte lijn). Rond iedere lijn zijn met stippellijntjes de onzekerheidsmarges (95%-betrouwbaarheidsinterval) weergegeven.
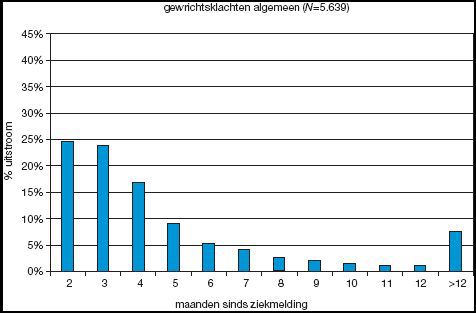
Deze grafiek geeft de uitstroom per maand weer door volledige werkhervatting.
Gewrichtsklachten algemeen
| Aantal weken tot | Aantal weken tot | Aantal weken | |
|---|---|---|---|
| eerste hervatting | 50% hervatting | verzuim | |
| Gemiddeld | 8,92 | 13,55 | 20,86 |
| Percentiel 25 | 1 | 6 | 9 |
| Mediaan | 4 | 9 | 13 |
| Percentiel 75 | 11 | 15 | 23 |
| Valid N | 4.723 | 4.869 | 5.639 |
N.B. De verzuimduren hebben betrekking op verzuimgevallen van 43 dagen en langer.
De tabel met kengetallen geeft het gemiddelde aantal weken tot de werkhervatting weer. Bovendien is het 25e percentiel, de mediaan en het 75e percentiel gegeven. Deze geven respectievelijk aan na hoeveel weken 25% van de werknemers met de betreffende aandoening het werk heeft hervat, 50% het werk heeft hervat en 75% het werk heeft hervat. Er kan een verschil zijn tussen de steekproefomvang (valid N) in de eerste, tweede en derde kolom omdat niet bij alle verzuimgevallen er eerst een gedeeltelijke hervatting heeft plaatsgevonden of de datum daarvan onbekend is.
WIA- en IVA-instroom 2006 per CAS-code
| Soort categorie | L100, 110,119,130 | Totaal 2006 |
|---|---|---|
| Toewijzing IVA | 10 | 3.795 |
| Toewijzing WGA | 41 | 5.306 |
| Toewijzing WGA volledig AO | 52 | 8.905 |
| Afwijzing aanvraag WIA, <35% AO of geschikt eigen werk | 200 | 11.515 |
| Afwijzing aanvraag WIA, herstel | 9 | 1.266 |
| Afwijzing aanvraag WIA | 60 | 4.524 |
| Totalen | 372 | 35.311 |
Bron: UWV. In de rechterkolom het totaal aantal beslissingen in 2006 genomen per categorie.
Onder de diverse CAS-codes is het aantal beslissingen bij de beschreven ziektebeelden genoteerd.
Toelichting
-
In de grafieken en tabellen zijn meer diagnosecodes geïncludeerd dan genoemd in de tekst: in de tekst is sprake van: L110 – gewrichtspijn en L119 – overige gewrichtsklachten. In de grafieken en tabellen is ook L100 (nekpijn) en L130 (bewegingsbeperking) meegenomen.
-
Het is goed te realiseren dat deze cijfers pas vanaf de 43e ziektedag geregistreerd worden. Op dat moment is 30% van de patiënten al voor 50% hervat en meer dan 50% van de patiënten is al weer gedeeltelijk aan het hervatten.
-
Na negen weken is 50% van de patiënten voor 50% hervat.
-
Na ruim 13 weken is 50% van de patiënten weer volledig hervat.
-
Van de 372 patiënten die twee jaar arbeidsongeschikt waren op grond van deze klachten, kregen er 10 een IVA (2,7%), 41 een uitkering in het kader van de WGA (11%), 52 een volledige WGA-uitkering (14%) en 200 geen uitkering (53,8%). Opvallend hierbij is dat meer patiënten een volledige IVA- of WGA-uitkering kregen dan een gedeeltelijke: 52 respectievelijk 41.
6. Preventie
6.1. Primaire preventie
Voorkom overbelasting van spieren en gewrichten:
-
werk niet of voor slechts beperkte duur met trillend gereedschap;
-
werk beperkt boven schouderhoogte;
-
wissel werkzaamheden regelmatig af.
6.2. Secundaire preventie 16,29-31
-
Het effect van ergonomische programma’s bij werknemers met werkgerelateerde klachten van de arm, nek of schouder is omstreden. 16,30
-
Oefeningen op de werkplek hebben geen invloed op de intensiteit van schouderklachten. Specifieke oefeningen zouden van belang kunnen zijn om nekklachten te verminderen. 29
-
Er is momenteel onderzoek gaande naar het nut van interventies op de werkplek bij arbeidsongeschikte werknemers ter voorkoming van langdurig ziekteverzuim. 31
6.3. Tertiaire preventie
-
Met soms enkele aanpassingen (geen ploegenarbeid, fysiek minder zwaar belastend werk, beperken van onderdelen van het eigen werk) is werken meestal wel mogelijk.
-
Bij bepaalde werknemers (werkzaam aan een naaimachine) bleek een aangepaste stoel (met in hoogte instelbare en gebogen zitting) de nek en schouderpijn te verminderen. 28
Literatuur
| 1. | Richtlijn Handelen van de bedrijfsarts bij werknemers met klachten aan arm, schouder of nek. Geautoriseerde richtlijn. Utrecht: NVAB, mei 2003. |
| 2. | Salet A, Haanen HCM. Chronische artralgie: geen voorbode van reuma, maar onderdeel van het fibromyalgiesyndroom. Ned Tijdschr Geneeskd. 1995;139(14):727-30. |
| 3. | Krom MCTFM de, Croonenborg JJ van, Blaauw G, et al. Richtlijn ‘Diagnostiek en behandeling van het carpale-tunnelsyndroom’. Ned Tijdschr Geneeskd. 2008;152:76-81. |
| 4. | Fredriksson K, Alfredsson L, Köster M, et al. Risk factors for neck and upper limp disorders: results from 24 years of follow up. Occup Environ Med. 1999;56(1):59-66. |
| 5. | Ostergren PO, Hanson BS, Balogh I, et al. Incidence of shoulder and neck pain in a working population: effect modification between mechanical and psychosocial exposure at work? Results from a one year follow up of the Malmö shoulder and neck study cohort. J Epidemiol Community Health. 2005;59(9):721-8. |
| 6. | Waters TR, Dick RB, Davis-Barkley J, et al. A cross-sectional study of risk factors for musculoskeletal symptoms in the workplace using data from the General Social Survey (GSS). J Occup Environ Med. 2007;49(2):172-84. |
| 7. | Hildebrandt VH, Bongers PM, Dijk FJ van, et al. The influence of climate factors on non-specific back and neck-shoulder disease. Ergonomics. 2002;45(1):32-48. |
| 8. | Andersen JH, Harhoff M, Grimstrup S, et al. Computer mouse use predicts acute pain but not prolonged or chronic pain in the neck and shoulder. Occup Environ Med. 2008;65(2): 126-31. Epub 2007 Aug 6. |
| 9. | Eltayeb S, Staal JB, Kennes J, et al. Prevalence of complaints of arm, neck and shoulder among computer office workers and psychometric evaluation of a risk factor questionnaire. BMC Musculoskelet Disord. 2007;8:68. |
| 10. | Ueno S, Hisanaga N, Jonai H, et al. Association between musculoskeletal pain in Japanese construction workers and job, age, alcohol consumption, and smoking. Ind Health. 1999;37(4):449-56. |
| 11. | Miranda H, Punnett L, Viikari-Juntura E, et al. Physical work and chronic shoulder disorder. Results of a prospective population-based study. Ann Rheum Dis. 2008;67(2):218-23. Epub 2007 May 25. |
| 12. | Passier A. Puijenbroek E Van. Mirtazapine-induced arthralgia. Br J Clin Pharmacol. 2005;60(5):570-2. |
| 13. | Codex medicus. 12e druk. Doetinchem: Reed Business information BV, 2005. |
| 14. | Gewrichtsklachten algemeen. NHG-patiëntenbrief, september 2002. |
| 15. | Aroll B, Goodyear-Smith F. Corticosteroid injections for painful shoulder: a meta-analysis. Br J Gen Pract. 2005;55(513):314. |
| 16. | Verhagen AP, Karels C. Bierma-Zeinstra SMA, et al. Ergonomics and physiotherapeutic interventions for treating work-related complaints of the arm, neck or shoulder in adults. Cochrane database of Systematic Reviews 2006, Issue 3. Art. No.: CD003471.DOI:19.1002/14651858.CD003471.pub3. |
| 17. | Karjalainen K, Malmivaara A, Tulder M van, et al. Multidiciplinary rehabilitation for fibromyalgia and musculoskeletal pain in working age adults. Cochrane Database of Systematic Reviews 1999, Issue 3. Art. No CD001984. DOI: 10.1002/14651858.CD001984. |
| 18. | Green S, Buchbinder R, Hetrick S. Physiotherapy interventions for shoulder pain. Cochrane Database of Systematic Reviews 2003, Issue 2. Art. No: CD004258. DOI:10.1002/14651858.CD004258. |
| 19. | Reilly PA, Littlejohn GO. Peripheral arthralgic presentation of fibrositis/fibromyalgia syndrome. J Rheumatol. 1992;19:281-3. |
| 20. | Simon CC, Groen J, Buitenwerf J, Overbosch D. Denk aan Dengue. Tijdschr Huisartsgeneeskd. 2001;18(9):286-9. |
| 21. | Haast MWJ van, Paassen HC van, Elte JWF. Beperkte gewrichtsbeweeglijkheid; een weinig (h)erkende complicatie van diabetes mellitus. Ned Tijdschr Geneeskd. 1996;140(23):1209-12. |
| 22. | Nederlands Kenniscentrum Arbeid en Klachten Bewegingsapparaat. ‘Hangende chirurg opereert beter’. Senter Nieuwsbrief, maart 2004, nr. 2. |
| 23. | Nederlands Centrum voor Beroepsziekten. www.beroepsziekten.nl. Zoekwoord Houdings- en bewegingsapparaat. |
| 24. | Arthralgia, Medical Disability Advisor, USA. Maryland, CO Reed Group Ltd, 2005. |
| 25. | Linden MW van der, Westert GP, Bakker DH de, Schellevis FG. De Tweede Nationale Studie naar ziekten en verrichtingen in de huisartsenpraktijk: klachten en aandoeningen in de bevolking en de huisartsenpraktijk. Utrecht: NIVEL, Rijksinstituut voor Volksgezondheid en Milieu, 2004. |
| 26. | De bedrijfsarts en de eerste lijn. Leidraad. Utrecht: NVAB, 2005. |
| 27. | Grooten WJ, Mulder M, Josephson M, et al. The influence of work-related exposures on the prognosis of neck/shoulder pain. Eur Spine J. 2007;16(12):2083-91. Epub 2007 Aug 25. |
| 28. | Rempel DM, Wang PC, Janowitz I, et al. A randomized controlled trial evaluating the effects of new task chairs on shoulder and neck pain among sewing machine operators: the Los Angeles garment study. Spine. 2007;32(9): 931-8. |
| 29. | Bilski B, Sykutera L. Determinants of musculoskeletal system load and their health effects among nurses from four Poznan hospitals. Med Pr. 2004;55(5):411-6. |
| 30. | Sjögren T, Nissinen KJ, Järvenpää SK, et al. Effects of a workplace physical exercise intervention on the intensity of headache and neck and shoulder symptoms and upper extremity muscular strength of office workers: a cluster randomized controlled cross-over trial. Pain. 2005;116(1-2):119-28. |
| 31. | Oostrom SH van, Driessen MT, Anema JR, et al. Workplace interventions for preventing work disability. (Protocol) Cochrane Database of Systematic Reviews 2008, Issue 1. Art. No.: CD006955. DOI:10.1002/14651858.CD006955. |