Multiple sclerose
Samenvatting
In 2003 hadden ongeveer 12.300 mensen in de leeftijd van 20-64 jaar MS. Jaarlijks wordt in deze leeftijdsgroep bij ongeveer 1.470 mensen de diagnose MS vastgesteld.
Multiple sclerose is een demyeliniserende neurodegeneratieve aandoening van het centraal zenuwstelsel. De aandoening begint gewoonlijk tussen de leeftijd van 20 en 40 jaar. MS treft dus vooral de beroepsactieve bevolkingsgroep.
De mogelijke neurologische symptomen zijn divers. Hoewel de ziekte in de tijd vaak verslechtert, kennen patiënten gewoonlijk perioden met een relatief goede gezondheid (remissie), afgewisseld door afmattende terugvallen (exacerbaties of ‘schubs’). MS wordt meestal onderverdeeld in drie typen, afhankelijk van het klinisch beloop:
-
relapsing remitting multiple sclerose (RRMS);
-
secundair progressieve multiple sclerose (SPMS):
-
primair progressieve multiple sclerose (PPMS).
RRMS is de meest voorkomende vorm (85%), waarbij na (vele) jaren bij een deel van de patiënten de secundaire progressieve vorm ontstaat. PPMS ontstaat gemiddeld na het 40e levensjaar.
Er zijn enige aanwijzingen dat MS door de blootstelling aan narcosegassen kan worden veroorzaakt. Patiënten met MS zijn vaak meer vermoeid en gevoelig voor stress en hitte, en kunnen behalve op fysiek gebied ook op cognitief gebied beperkt zijn.
Om aan het werk te blijven is begeleiding op zijn plaats zodat de belasting in overeenstemming is met de belastbaarheid, waarmee naast het in kaart brengen van de belasting en (energetische) belastbaarheid van de betrokkene, aandacht moet zijn voor psychosociale (werk)aspecten.
Algemeen
-
CAS code: N601 – multipele sclerose.
-
ICD-10-code: G35 – multiple sclerosis (of NOS, brain stem, cord, disseminated, generalized).
Synoniemen
Multiple sclerose, multiple sclerosis, MS.
1. Diagnose en behandeling
1.1. Definitie
Multiple sclerose (MS) is een ziekte van het centrale zenuwstelsel: de hersenen en het ruggenmerg. Het centrale zenuwstelsel kan signalen niet goed verwerken, doordat de myeline is aangetast. Een aantal lichaamsfuncties kan hierdoor niet meer optimaal functioneren.
De aantasting van de myeline geschiedt door het immuunsysteem. Bepaalde cellen van dit systeem breken de isolatielaag af. De ziekte begint meestal tussen de 20 en 40 jaar. Aan het stellen van de diagnose gaat regelmatig veel onzekerheid vooraf.
In de eerste jaren van de ziekte treden ontstekingen en de bijbehorende klachten in aanvallen op (exacerbaties of ‘schubs’). Later kan er een continue afbraak van het myeline plaatsvinden. De patiënten worden in veel opzichten afhankelijk van anderen. De levensverwachting is echter nauwelijks verkort. Patiënten hebben vaak gedurende veel jaren behoefte aan zorg van medisch specialisten, verpleegkundigen, psycholoog, maatschappelijk werkers en anderen.
Elke aanval van het immuunsysteem betekent opnieuw verlies van zenuwweefsel. Alleen in het begin van de ziekte kan de schade nog gedeeltelijk hersteld worden. De beschadigingen vertalen zich in een breed scala van klachten. In de loop van de jaren ontstaan zoveel beschadigingen, dat ernstige beperkingen, invaliditeit en handicap het gevolg kunnen zijn. 1
Er worden vijf vormen van beloop onderscheiden:
-
milde of benigne multiple sclerose;
-
relapsing remitting multiple sclerosis (RRMS);
-
secundair progressieve multiple sclerose (SPMS);
-
primair progressieve multiple sclerose (PPMS);
-
relapsing progressive multiple sclerosis.
De oorzaak van MS is niet bekend. De meest gangbare hypothese is dat de integriteit van de bloed-hersenbarrière wordt aangetast, bijvoorbeeld door een (virale) infectie bij genetisch gepredisponeerde patiënten. Er ontstaat vervolgens een infiltraat met destructieve werking op myeline en secundair op de axonen. Axonverlies en atrofie treden al zeer vroeg op, maar zijn niet goed gecorreleerd met klinische exacerbaties en laesies op een MRI-scan. 3
MS lijkt een erfelijke component te hebben. Ongeveer 5% van de mensen met de ziekte heeft een broer of zuster die ook is aangedaan en bij ongeveer 15% lijdt een naast familielid aan de ziekte.
Ook het klimaat speelt een rol; MS komt voor bij 1 op de 2.000 mensen die hun eerste 10 levensjaren in een gematigd klimaat hebben doorgebracht, terwijl dit voor slechts 1 op de 10.000 personen geldt die in de tropen zijn geboren. Multiple sclerose komt vrijwel niet voor bij mensen die rond de evenaar opgroeien.
1.2. Diagnostiek
Anamnese
MS wordt overwogen bij, meestal jongere, mensen die plotseling last hebben van:
-
wazig zien;
-
dubbelzien;
-
motorische en sensibele afwijkingen in verschillende delen van het lichaam.
Een patroon van terugvallen en herstel versterkt het vermoeden. De diagnose kan gesteld worden op de Schumacher-citeria uit 1965: twee geobjectiveerde aanvallen verspreid in tijd en plaats.
Algemeen voorkomende symptomen van multiple sclerose:
| Sensibele symptomen | Motorische symptomen |
|---|---|
| Vermoeidheid Gevoelloosheid Paraesthesia (20%) Dysesthesie Stoornissen van het gezichtvermogen: - Diplopie (10%) - Visusdaling (neuritis optica, 20%) Erectiele disfunctie (impotentie) Vertigo (5%) |
Zwakheid (35%) Onhandigheid van hand of voet Problemen met lopen of evenwicht bewaren Tremor Mictiestoornissen (5%) Obstipatie Stijfheid |
Lichamelijk onderzoek
Bij vermoeden op MS wordt als onderdeel van het lichamelijk onderzoek het zenuwstelsel zorgvuldig beoordeeld. De volgende verschijnselen zijn verdacht:
-
ongecoördineerde oogbewegingen;
-
spierzwakte of gevoelloosheid op verscheidene plaatsen in het lichaam;
-
ontstekingen van de gezichtszenuw;
-
neurologische symptomen die opkomen en verdwijnen.
Aanvullend onderzoek
Er bestaat geen enkelvoudige test waarmee de diagnose kan worden gesteld. Met behulp van laboratoriumonderzoek kan onderscheid worden gemaakt tussen MS en andere aandoeningen met vergelijkbare symptomen.
De liquor kan meer leukocyten en eiwit bevatten. Ook kan een hogere concentratie van antilichamen voorkomen. Bij 90% van de patiënten met MS komen specifieke antilichamen en andere stoffen voor.
Beeldvormende diagnostiek
MRI is de gevoeligste diagnostische beeldvormende techniek waarmee hersengebieden kunnen worden opgespoord waarin myeline is verdwenen. Een MRI-scan kan onderscheid maken tussen gebieden waarin onlangs demyelinisatie is opgetreden en gebieden waarin dit enige tijd geleden is opgetreden.
Er wordt nu onderscheid gemaakt tussen drie categorieën: MS, geen MS en mogelijke MS.
Op grond van één MRI-uitslag kan de diagnose ‘zekere MS’ gesteld worden.
Er is echter geen duidelijk verband tussen nieuwe klachten en anatomische afwijkingen op een MRI-scan van de hersenen, terwijl omgekeerd een MRI-scan van het centrale zenuwstelsel veel nieuwe actieve MS-haarden kan laten zien zonder dat dit tot klinische verschijnselen leidt. Dit is de ‘klinisch-radiologische paradox’.
Evoked potentials: bij MS kan de reactie vertraagd optreden doordat de impulsgeleiding langs gedemyeliniseerde zenuwvezels is gestoord.
Veel gebruikt zijn de criteria voor diagnostiek volgens McDonald et al.
McDonald Criteria: Klinische bevindingen en te leveren extra bewijs:
-
Twee of meer aanvallen, objectief klinisch bewijs van twee of meer laesies; geen extra bewijs nodig.
-
Twee of meer aanvallen, objectief klinisch bewijs van één laesie. Extra bewijs: meerdere plekken te zien bij MRI of twee of meer laesies te zien bij MRI plus een positieve uitslag van het hersenvocht of wachten op een nieuwe klinische aanval die wijst op een laesie op een andere plek.
-
Eén aanval; objectief klinisch bewijs van twee of meer laesies. Extra bewijs: op verschillende tijdstippen moeten plekken te zien zijn bij MRI of er moet een tweede klinische aanval plaatsvinden.
-
Eén aanval; objectief klinisch bewijs van één laesie. Extra bewijs: op meerdere plaatsen moeten harde plekken te zien zijn op de MRI-scan, of er zijn twee laesies die bij MS lijken te horen op de MRI-scan plus een positieve uitslag van het hersenvocht; en er moeten op verschillende tijden laesies op de MRI-scan te zien zijn of er moet zich een tweede klinische aanval voordoen.
-
Een verraderlijke neurologische achteruitgang die op MS duidt. Extra bewijs: één jaar van achteruitgang (achterafgezien of voorspellend), en twee van de drie volgende verschijnselen:
-
een positieve hersen-MRI-scan (negen T2-laesies of minstens vier T2-laesies met afwijkende prikkelgeleiding van de zenuwen);
-
positieve MRI-scan van het ruggenmerg (twee of meer scherpe T2-laesies);
-
afwijkingen in het hersenvocht.
-
Beoordelingsschalen
Om de ernst van het ziektebeeld te documenteren is een aantal beoordelingsschalen ontworpen waarmee ook het effect van behandeling kan worden geëvalueerd. Ze zijn vooral nuttig om de evolutie van het ziekteproces in de tijd te volgen.
Voor de gradering van neurologische disfunctie en invaliditeit wordt de ‘Expanded Disability Status Scale’ (EDSS) gebruikt. Naast de EDSS is de ‘Functional Systems’ gangbaar voor het scoren van specifieke neurologische stoornissen (piramidaal, cerebellair, hersenstam, sensibiliteit, blaas en darm, visueel en mentaal). De scores op de FS die het stoornissenpatroon betreffen, correleren goed met de scores op de EDSS, die de algemene neurologische invaliditeit uitdrukken. MS-patiënten tonen grote verschillen in stoornissenpatroon bij dezelfde totale EDSS-score. Zie bijlage voor de Expanded Disability Status Scale (EDSS) en Functional Systems (FS).
Differentiaaldiagnose
-
Virale-/bacteriële infecties van de hersenen: ziekte van Lyme, aids, syfilis.
-
Structurele afwijkingen aan de schedelbasis of wervelkolom: ernstige artritis van de hals, uitpuilende tussenwervelschijf.
-
Tumoren of cysten in de hersenen of ruggenmerg: syringomyelie.
-
Spinocerebellaire degeneratie en/of erfelijke ataxie.
-
Kleine cerebrovasculaire accidenten: p.m. vooral bij diabetes mellitus en/of hypertensie.
-
Amyotrofe laterale sclerose (ALS).
-
Ontstekingen van de bloedvaten in de hersenen of ruggenmerg: lupus, arteriitis.
-
Andere primaire demyeliniserende ziekten:
-
acute gedissimineerde encefalomyelitis (postinfectieuze encefalomyelitis);
-
adrenoleukodystrofie en adrenomyeloneuropathie;
-
ziekte van Leber, HTLV-geassocieerde myelopathie.
-
1.3. Behandelplan
Toegepaste behandelingen
Voor de verschillende vormen van MS (RRMS, SPMS, en PPMS) worden verschillende behandelingen toegepast.Interferonen: Per injectie toegediende bèta-interferon kan de frequentie van de exacerbaties verminderen.
-
Corticosteroïden vormen al tientallen jaren de belangrijkste therapie (bijv. oraal ingenomen prednison en methylprednisolon intraveneus). Hoewel corticosteroïden de duur van de aanvallen kunnen verkorten, hebben ze op lange termijn geen invloed op toenemende invaliditeit. De voordelen van corticosteroïden wegen bij langdurig gebruik soms niet op tegen de mogelijke bijwerkingen, zoals een grotere gevoeligheid voor infecties, diabetes mellitus, gewichtstoename, vermoeidheid, osteoporose, en maagzweren.
-
Psychologische hulp kan helpen op verschillende manieren, met name bij het omgaan met pijn en vermoeidheid.
-
Zelf katheterisatie en laxeermiddelen (in geval van incontinentie voor urine en faeces of blaasretentie).
-
Patiënten met multiple sclerose kunnen vaak een actief leven leiden, al kunnen ze gauw vermoeid raken en daardoor een veeleisend leefritme niet volhouden. Regelmatige lichamelijke oefeningen verminderen de spasticiteit en houden de fysieke en geestelijke conditie zo veel mogelijk op niveau. Voorbeelden van deze activiteiten zijn: op een hometrainer fietsen, wandelen, zwemmen en lichte fitnessoefeningen. Fysiotherapie kan ertoe bijdragen dat evenwicht, loopvermogen en bewegingsbereik behouden blijven; ook kunnen hierdoor de spasticiteit en zwakte afnemen, en kan de stemming enigszins verbeteren. De aard van het programma heeft geen invloed.
Niet-reguliere behandelingen
-
Diverse behandelingen verkeren nog in een experimenteel stadium, waaronder diverse andere interferonen, oraal in te nemen myeline en glatirameeracetaat (voorheen copolymeer-1).
-
Plasmaferese en intraveneuze toediening van gammaglobulinen zijn niet voor langdurige behandeling geschikt.
-
Behandelingen die het immuunsysteem onderdrukken, onder meer azathioprine, cyclofosfamide, ciclosprine en bestraling van alle lymfoïde weefsels, zijn niet zinvol gebleken en kunnen aanzienlijke complicaties veroorzaken.
1.4. Prognose medisch herstel
Spontaan verloop aandoening
MS is een ziekte met een grillig, onvoorspelbaar verloop. Perioden van terugval worden vaak afgewisseld met perioden van herstel. Het onvoorspelbare verloop wordt als bedreigend ervaren: er is continue angst voor het krijgen van schubs.
Recente publicaties tonen dat het beloop van MS milder kan zijn, dan eerst werd gedacht. De eerste klachten treden meestal op tussen het 20e en het 40e levensjaar.
MS wordt vaak geassocieerd met het beeld van de rolstoel. Dat beeld klopt niet.
Er zijn patiënten die enkele malen problemen met hun gezichtvermogen hebben gehad, hiervan herstellen en hun verdere leven geen last meer hebben van de aandoening. Bij ongeveer 14% van de MS-patiënten verloopt de ziekte min of meer goedaardig, en zijn na meer dan 15 jaar de beperkingen gering. 5 Daar staat tegenover dat er ook patiënten zijn die binnen enkele jaren gebruik van een rolstoel moeten maken. Hier tussenin bevind zich de grote meerderheid van de MS-patiënten.
Uiteindelijk gaat 20-30% van de MS-patiënten gebruikmaken van hulpmiddelen zoals de rolstoel.
Zeer warm weer, een warm bad of douche, zelfs koorts kan de symptomen verergeren. Een opvlammen van de ziekte kan spontaan optreden of worden opgewekt door een infectie, bijvoorbeeld griep. Naarmate de terugvallen vaker optreden, wordt de handicap groter. De levensverwachting is meestal normaal.
Bij een Fins onderzoek onder 240 MS-patiënten (met een gemiddelde leeftijd van 48,2 jaar, en een ziekteduur sinds de eerste symptomen van 15,8 jaar) was 82% volledig zelfstandig in de zelfverzorging, 53% zelfstandig in het huishouden, 50% kon zonder problemen lopen, en 38% had hulpmiddelen bij het lopen nodig. Vermoeidheid was de meest genoemde klacht en had een invloed op het dagelijkse leven. 40% (95 patiënten) was nog werkzaam. 10
Voorspellende factoren
Het geven van een prognose is moeilijk. De vorm van het beloop blijkt de jaren na het optreden van de eerste verschijnselen van het ziektebeeld. Het totale verloop van MS is meer gerelateerd aan de leeftijd waarop de eerste symptomen zich manifesteren, en het voorkomen van de progressieve fase van de ziekte, dan aan de schubs of andere klinische parameters. 11
De belangrijkste prognostische factor voor ziekteprogressie is een ziektebeloop dat van het begin progressief beloopt. Het aantal exacerbaties beïnvloedt de ziekteprogressie niet significant. De betekenis van toenemende afwijkingen op de MRI-scan van het centrale zenuwstelsel is voor de prognose twijfelachtig. 3
1.5. Belemmeringen medisch herstel
Comorbiditeit
-
Cognitieve disfunctie.
-
Depressie en suïcide komen zowel primair door de ziekte voor als ook door het gebruik van corticosteroïden en interferon-alfa en mogelijk ook -bèta. Dit laatste vooral bij patiënten met depressieve klachten in de voorgeschiedenis.
Complicaties
-
Door het gebruik van corticosteroïden is er een grotere gevoeligheid voor infecties, diabetes mellitus, gewichtstoename, vermoeidheid, osteoporose en maagzweren.
Leefstijl
-
Er is een relatie tussen stressvolle gebeurtenissen (life-events) en latere exacerbaties van MS.
-
Ultraviolette straling van zonlicht, hormonen en in mindere mate voedsel (vetzuren) kunnen een risicofactor zijn voor het tijdelijk verergeren van MS.
Werkfactoren
Er zijn enkele beïnvloedende werkfactoren bekend: zie paragraaf 2.5.
2. Re-integratie
2.1. Diagnostiek arbeidsmogelijkheden
Arbeidsanamnese
Op basis van de arbeidsanamnese kan er een oordeel worden gevormd over de belasting in de werksituatie die problematisch zou kunnen zijn bij de uitvoering van het werk of bij terugkeer naar het eigen werk. Verschillende aspecten moeten worden nagegaan:
-
zekerheid van de diagnose;
-
de beloopvorm: de relapsing-remitting vorm, de secundaire progressieve vorm, al dan niet met verdere exacerbaties, of de primaire chronisch-progressieve vorm;
-
duur van de ziekte.
Deze gegevens kunnen meestal door de neuroloog worden verstrekt.
Het aantal uren dat iemand kan werken, kan bij MS beperkt zijn.
Indien de patiënt met MS beroepsmatig actief wil en kan blijven, is begeleiding op zijn plaats zodat de belasting in overeenstemming is met de belastbaarheid:
-
Betrek naast de fysieke ook de psychosociale gevolgen (verlies aan status, identiteit en inkomen), omdat die grote invloed hebben op de belastbaarheid. Aanvaarding door de werkomgeving en een goede begeleiding werken positief. Onbegrip voor de klachten, zoals de niet te objectiveren vermoeidheid, kan op zichzelf de psychosociale last vergroten.
-
Beoordeel de patiënt onder optimale condities, dat wil zeggen na een optimale behandeling van de verschillende stoornissen. Dit vergt vaak geduld, omdat het enkele maanden kan duren voordat men de juiste behandeling heeft gevonden.
De verschillende stoornissen die bij MS kunnen optreden, moeten ook worden beoordeeld in het licht van de arbeidseisen. Een specifieke vraagstelling kan dan noodzakelijk zijn. Een uitgebreid neurologisch onderzoek is als regel nodig om een overzicht van bestaande defecten op te stellen.
De volgende aandachtspunten voor oordeelsvorming van de belastbaarheid bij patiënten met MS zijn van belang:
-
Motoriek: testen van de kracht in bovenste en onderste ledematen, nagaan van de tonus, het staan, gaan, de coördinatie (vinger-neusproef, hak-knieproef, diadochokinese), fijne handbewegingen (bijv. ‘vingertikkertje’). Specifieke tests uitvoeren afhankelijk van de werktaken. Overdreven peesreflexen en een teken van Babinski wijzen op aantasting van de piramidebaan. Subklinische aantasting van de piramidebanen kan worden opgespoord door een motorisch evoked potentiaal (mep)-onderzoek.
-
Sensibiliteit: tastgevoel, pijngevoel (naaldprik), positiezin in de tenen en vingers. Afwijkingen van de vinger-neusproef en hak-knieproef zullen bij stoornissen in de gnostische sensibiliteit toenemen bij het sluiten van de ogen. Nagaan van de stereognosie: een bekend voorwerpje (diverse muntstukken) op de tast laten herkennen door het in de geopende hand te brengen. Sensibiliteitsstoornissen kunnen worden geobjectiveerd door registratie van de somatosensorisch evoked potentialen (ssep).
-
Pijn: anamnese ernst, lokalisatie, kwaliteit, duur, tijdstip van de pijnklachten, samenhang met bepaalde lichaamshouding, bewegingen en bepaalde externe prikkels. Lokalisatie van pijnlijke paresthesieën. Is de oorzaak MS of kan een andere oorzaak (bijv. wortel- of zenuwcompressie) verantwoordelijk zijn?
-
Visuele functies: visus van ieder oog apart, alsmede gezichtsveldonderzoek, en kleurenvisus. Opticusaantasting kan ook aangetoond worden door het uitvoeren van de visueel evoked potentiaal (vep). Dubbelzien of het bestaan van oscillopsieën. Oogmotoriek en nystagmus.
-
Auditieve functies: stemvorkproeven, eventueel met een toonaudiogram als gehoorfuncties van belang zijn voor het uitvoeren van het werk. Nagaan van evenwicht (proef van Romberg, koorddansersgang). Bij klachten van duizeligheid of vertigo is een specialistisch consult door een neuroloog en kno-arts aan te raden.
-
Mentale en psychische functies: bij klachten over aandachtsstoornissen, concentratiestoornissen of geheugenstoornissen kan een neuropsychologisch onderzoek geïndiceerd zijn. Onderzoek de cognitieve functies (cijfergeheugen, oordeelsvorming). Bestaan er affectieve stoornissen, apathie, angst, gedragsstoornissen of wilsstoornissen?
-
Sfincterstoornissen, en zo ja welke? Kunnen deze interfereren met de tempobelasting? Aan de hand van urodynamische proeven, uitgevoerd door de uroloog, kan de aard van de sfincterstoornis beter worden gedefinieerd en optimaal behandeld.
-
Vermoeidheid: ongeveer 80% van de patiënten klaagt over een reële ernstige vermoeidheid die geen verband houdt met de ernst van andere stoornissen (bijv. motorische stoornissen). Deze vermoeidheid kan niet door aanvullende tests worden geobjectiveerd. De belasting dient te worden afgestemd op de ernst van de vermoeidheid.
-
Communicatieve vaardigheden: spreken en schrijven.
-
Thermosensitiviteit.
-
Copinggedrag.
Aan de hand van deze punten kan men als regel een vrij goed oordeel vellen over de belastbaarheid. De interpretatie dient te geschieden in het perspectief van de werktaken. Zo nodig zijn meer specifieke tests, afhankelijk van de vraagstelling, geïndiceerd.
Werkplekonderzoek (RI&E)
Indien een adequate beoordeling van de werksituatie anamnestisch niet voldoende mogelijk (b)lijkt, is een werkplekonderzoek aangewezen. Dergelijk onderzoek (door bijvoorbeeld de arboverpleegkundige of arbeidshygiënist) wordt bij voorkeur samen met de patiënt uitgevoerd. Tijdens het werkplekonderzoek wordt gekeken naar belastende arbeidsfactoren (fysieke inspanning, staan, enz.) en naar handelingen die, gezien de aard van de klachten, de patiënt niet kan uitvoeren.
Causale relaties
Er zijn enige aanwijzingen dat multiple sclerose door blootstelling aan narcosegassen zou kunnen worden veroorzaakt.
2.2. Functionele mogelijkheden
Om een goed overzicht te krijgen van de functionele mogelijkheden moeten eerst de belasting en (energetische) belastbaarheid van de patiënt in kaart worden gebracht. Informatie van de curatieve sector kan daarbij wenselijk zijn.
Er kunnen gezien de aard van de aandoening beperkingen bestaan met betrekking tot (vrijwel) alle zes rubrieken waaruit de Functionele Mogelijkhedenlijst (FML) is opgebouwd. Bij MS komt in het verloop van de ziekte bij 70% van de patiënten ook cognitieve disfunctie voor. De meest voorkomende cognitieve beperkingen zijn aandacht, geheugen, en de snelheid van informatie verwerking. 2,16,17
Speciale aandacht behoeven de items:
| FML-item | Rubriek |
|---|---|
| Handelingstempo | I-7 |
| Geen hoog handelingstempo | I-9-8 |
| Zien | II-1 |
| Emotionele problemen van anderen hanteren | II-6 |
| Eigen gevoelens uiten | II-7 |
| Omgaan met conflicten | II-8 |
| Hitte | III-1 |
| Koude | III-2 |
| Hand- en vingergebruik | IV-3 |
| Tastzin | IV-5 |
| Toetsenbord bedienen en muis hanteren | IV-6 |
| Werken met toetsenbord en muis | IV-7 |
| Buigen | IV-10 |
| Frequent buigen tijdens het werk | IV-11 |
| Boven schouderhoogte actief zijn | V-7 |
| Werktijden: periode van het etmaal | VI-1 |
| Werktijden: uren per dag | VI-2 |
| Werktijden: uren per week | VI-3 |
Van belang bij de resterende mogelijkheden zijn niet alleen de fysieke en cognitieve beperkingen maar ook het opleidingsniveau, werkeigenschappen, en algemene ziekteverschijnselen zoals vermoeidheid. 16
Toelichting 2
Biomechanische vaardigheden
-
Stoornissen in de motoriek en evenwicht zijn van invloed op de kracht in de armen en benen, de tonus, staan, gaan, klimmen, knielen, hurken, buigen, tillen, de coördinatie en fijne motoriek.
-
Bij stoornissen in de gnostische sensibiliteit is er invloed op hand- en vingervaardigheid, en op de vaardigheid om op gevaarlijke plaatsen en duisternis te werken. Bij slechter voelen wordt het zien belangrijker. Verminderd tastgevoel, vooral in de handen, maakt precisiewerk moeilijker. Het hanteren en identificeren van muntstukken en papiergeld is belemmerd.
-
Vertigo en draaiduizeligheid kan relevant zijn: plotse bewegingen kunnen dan kortstondig het evenwicht verstoren, waardoor gevaarlijke situaties kunnen ontstaan, bijvoorbeeld bij werken op hoogten of omgaan met gevaarlijke apparatuur. Naast de belasting moet met de veiligheid rekening worden gehouden.
Vermoeidheid en aandacht
-
Spreken, gehoor, en cognitief functioneren dienen te worden onderzocht. Sommige beroepen stellen hoge eisen aan de spreekvaardigheid en verstaanbaarheid. Vermoeidheid kan de mentale functies doen vertragen. Vermoeidheid veroorzaakt meer specifieke defecten van de hogere functies, zoals geheugenstoornissen of een gestoorde vigilantie.
-
Een depressieve of angstige stemming kan het contact met anderen bemoeilijken.
Visuele vaardigheden
-
Verminderde visus, scotomen, gestoorde kleurenvisus, dubbelzien en oscillopsieën kunnen interfereren met de uitvoering van visuele taken.
-
Speciale aandacht voor leestaken, administratieve taken, uitvoeren van technische vaardigheden, besturen van voertuigen, lopendebandwerk, beklimmen van ladders en werken op gevaarlijke plaatsen.
-
Mentale taken worden door visuele stoornissen bemoeilijkt en leiden dan ook sneller tot vermoeidheid. Mentaal vermoeiende taken kunnen door visuele stoornissen aanzienlijk worden verzwaard.
Vaardigheid om te werken met tempobelasting
-
Een opgelegd tempo kan de mogelijkheden van het eigen werkritme overschrijden. Bij MS kunnen stoornissen voorkomen die niet passen bij werken met tempobelasting. Zowel motorische en sensibele stoornissen, vermoeidheid, cognitieve (zoals aandacht- en geheugenstoornissen), psychische stoornissen en visuele stoornissen kunnen de vaardigheid voor het werken met tempobelasting beperken.
-
Sfincterstoornissen die tot werkonderbreking dwingen, kunnen bij tempodwang problemen opleveren.
-
Te hoge tempobelasting leidt tot meer ziekteverzuim. Dit probleem doet zich bijvoorbeeld voor bij lopendebandwerk, machinegebonden arbeid, ploegendienst, langdurige arbeid zonder voldoende onderbrekingen, of andere arbeid waarbij een productienorm moet worden bereikt of tijdsdruk centraal staat.
Werken onder warmtebelasting
-
Indien de warmte- of hittebelasting te hoog is, kan het voorkomen dat de MS-symptomen verergeren. Hittebelasting kan incidenteel voorkomen (bijv. weersomstandigheden) maar ook onlosmakelijk met de beroepsactiviteit zijn verbonden. Mogelijke oplossingen zijn onder andere de ventilatie in de werkruimte te verbeteren. Arbeid onder voortdurend hoge hittebelasting is voor MS-patiënten niet passend.
2.3. Re-integratieplan/stappenplan 2
Algemene adviezen
-
Het wordt aanbevolen om werkgevers/leidinggevende en collega’s op de hoogte te brengen over wat de ziekte MS inhoudt. 5 Sociale steun blijkt positief gecorreleerd te zijn met het ervaren van minder functionele beperkingen.
-
Maatregelen (bijv. thuiswerken, telewerken, aangepast werk) kunnen vaak werkhervatting bevorderen. 2 Hulp bij vervoer kan vaak de re-integratie bevorderen. Via UWV zijn daarvoor voorzieningen mogelijk.
Persoonsgerichte adviezen
-
Adviseer de patiënt om tijdens ziekteverzuim zo veel mogelijk contact te houden met de collega’s en het werk. Dit is, zeker als het verzuim langer gaat duren, van belang bij de uiteindelijke werkhervatting.
-
Inventariseer of er specifieke revalidatie of interventieprogramma’s mogelijk zijn voor het verhogen van de mentale en/of fysieke weerbaarheid.
Werkgerichte adviezen
-
Werkgevers, werknemers en bedrijfsarts wordt geadviseerd een procedure te ontwikkelen hoe te handelen bij werknemers met een chronische ziekte met een fluctueren ziektebeloop (onder meer flexibele werkuren, telewerken, ruimte voor artsbezoek).
-
Met werkaanpassingen, zoals urenbeperking, zijn de meeste patiënten met MS langer arbeidsgeschikt te houden.
2.4. Prognose herstel belastbaarheid
-
Vooral bij de relapsing-remitting vorm is het beloop onvoorspelbaar. Als de ziekte na 5 jaar slechts in geringe mate progressief is, mag men veronderstellen dat de langetermijnprognose gunstiger is dan wanneer de ziekte gedurende de eerste jaren een belangrijke invaliditeit heeft veroorzaakt.
-
Tijdens een exacerbatie kan men geen uitspraken doen; het is raadzaam minstens 3 maanden af te wachten voordat men een ‘inventaris’ kan opstellen over de graad van de dan aanwezige handicap.
-
Indien de patiënt in een chronische fase verkeert, kan men een geleidelijke progressie van de symptomen verwachten. Maar ook hier kan langzame progressie bestaan en kunnen er langdurige perioden (soms van jaren) voorkomen gedurende welke het ziektebeeld amper verandert.
-
In een Zweeds onderzoek naar de arbeidsongeschiktheid en professionele hulp bij patiënten met MS bleek bijna de helft (45%) van de patiënten in de leeftijdsgroep 18-64 jaar volledig met ziekteverlof te zijn, terwijl een derde (35%) totaal niet arbeidsongeschikt was. Een vierde van de populatie kreeg professionele (verpleeg)hulp en 9% was opgenomen is verzorgingshuizen of een speciaal appartement voor invaliden.
-
De belangrijkste voorspellende factoren voor de ernst van het ziekteverloop zijn:
-
de tijd tussen de eerste symptomen en het ziekteverlof;
-
hogere leeftijd bij het begin van de verschijnselen;
-
mannelijk geslacht.
-
-
Het risico op volledige arbeidsongeschiktheid was bij MS zesmaal hoger dan in de algemene populatie.
-
Beroepen in de publieke sector, sedentaire beroepen, en de mogelijkheid om specifieke aanpassingen in de werksituatie te implementeren, zijn bevorderlijk voor het handhaven van de arbeidsgeschiktheid. Daarentegen verhogen zware fysieke arbeid, rigide werktijden, manueel precisiewerk en een werkduur van meer dan 8 uur per dag de kans op arbeidsongeschiktheid.
Factoren die het werken bemoeilijken:
-
fysieke beperkingen: evenwicht, gaan, staan, gebruik van de rolstoel, beperkte mobiliteit, coördinatie en fijne motoriek van de handen, buigen, heffen, grijpen, en schrijven;
-
perceptief-mentale beperkingen: vermoeidheid, spierzwakte, visuele problemen, pijn, tremoren, voosheid en verminderd gevoel, stijfheid;
-
omgevingsgebonden factoren: hoge omgevingstemperatuur, te hoge werkdruk (tempobelastend werk), onregelmatig werken, transportmoeilijkheden naar en van het werk.
Factoren die het werken vergemakkelijken:
-
voorzieningen: gebruik van aangepaste hulpmiddelen;
-
ondersteuning en begeleiding: hulp bij het werk, steun van familie, vrienden, collega’s, werkgever;
-
persoonskenmerken: positief ingesteld zijn, een goed incasseringsvermogen (coping);
-
algemene gezondheidsmaatregelen: voldoende werkonderbrekingen (rustperioden), geneesmiddelen (symptomatische behandeling), afwezigheid van stress op het werk, exacerbatievrije perioden;
-
omgevingsgebonden factoren: zittend werk, koele werkomgeving, eigen werktempo (flexibele werkuren), aangepaste werktijden, deeltijdarbeid, aangepaste werktuigen.
2.5. Belemmeringen herstel belastbaarheid/werkhervatting
Werkgebonden belemmeringen
-
Geen/te weinig mogelijkheden voor werk(plek)aanpassingen.
-
Inspannend werk/werk waarbij kracht nodig is.
-
Strakke en dwingende werkschema’s.
-
Handvaardigheid/precisie.
-
Veel moeten bewegen voor het werk.
-
Werkdagen van meer dan 8 uur.
Belemmeringen in de thuissituatie
Belasting in de privésfeer (zorg voor kinderen, boodschappen, huishouden, enz.).
Medische belemmeringen
Zie paragraaf 1.5.
3. Epidemiologie
Incidentie en prevalentie*
| Man | Vrouw | Totaal | |
|---|---|---|---|
| Incidentie (per 1.000) in 2003; leeftijd 20-64 jaar | 0,05 | 0,25 | 0,15 |
| Prevalentie (per 1.000) | 0,71 | 1,71 | 1,57 |
| Beroepsziekten | Niet gemeld | Niet gemeld |
* Bewerkte RIVM gegevens.
Toelichting
MS komt het meest voor bij personen tussen de 25 en 74 jaar.
De totale jaarprevalentie in 2003 werd geschat op 0,50 per 1.000 mannen en 1,30 per 1.000 vrouwen (absoluut 4.000 mannen en 10.600 vrouwen). Voor de leeftijdsgroep van 20-64 jaar is de prevalentie hoger, 0,71 per 1.000 mannen en 1,71 per 1.000 vrouwen. Absoluut gezien gaat het dan om ongeveer 3.580 mannen en 8.750 vrouwen. Per jaar wordt in deze leeftijdsgroep bij ongeveer 230 mannen en 1.240 vrouwen MS vastgesteld.
In de leeftijd van 18-64 jaar is ongeveer 70% vrouw. Onder werkenden is dit percentage lager (57%) dan onder degenen die gestopt zijn met werken (73%).
Arbeidsdeelname
Onderzoek in 1996 onder de leden van een patiëntenvereniging (MSVN) met MS in de leeftijd van 18-64 jaar laat zien dat 36% van de mannen werkzaam was en 21% van de vrouwen, terwijl in de totale Nederlandse beroepsbevolking in 1994 76% van de mannen en 45% van de vrouwen werkte. De arbeidsdeelname van mensen met MS die nog maar 2 jaar weten dat ze MS hebben, bleef al achter ten opzichte van de totale Nederlandse bevolking.
Bij een Amerikaans onderzoek onder 162 bewezen MS-patiënten (met onbekende leeftijdsspreiding) bleek dat ongeveer een derde paraparesis, paraplegie of quadriplegie had. Een vierde van de populatie moest intermitterend of continue katheteriseren vanwege blaasdisfunctie. Bij enkele patiënten (3,7%) was er sprake van ernstige afname van de mentale vermogens of dementie waardoor begeleiding noodzakelijk was. De meerderheid (53,1%) was nog fulltime werkzaam.
-
Risicovolle beroepen: werken met narcosegassen.
-
Risicovolle branches/sectoren: niet bekend,
4. Verwijzen en samenwerken
De Leidraad verwijzen door de bedrijfsarts is het aangewezen instrument voor de dagelijkse praktijk, zowel naar de reguliere zorg als binnen de arbozorg. Het kan daarbij gaan om nadere diagnostiek of om een behandeling door een ander specialist. De NVAB heeft basisregels geformuleerd die gelden voor de verwijzing door de bedrijfsarts:
-
de verwijzing is gericht op arbeidsrelevante aandoeningen;
-
de verwijzing is gericht op medisch inhoudelijke gronden;
-
de verwijzing vindt plaats onafhankelijk van commerciële afspraken van de werkgever en/of de arbodienst;
-
de verwijzing gebeurt op deskundige wijze: bevoegd en bekwaam.
In de leidraad zijn twee hulpmiddelen opgenomen die de bedrijfsarts kan gebruiken bij een verwijzing: de verwijsbrief en een communicatieformulier voor de uitwisseling van medische gegevens.
Algemeen
Overleg tussen behandelaar(s) en bedrijfsarts is met name geïndiceerd als dreigt dat er tegenstrijdige adviezen worden gegeven. Afstemming is wenselijk, hierbij kunnen alle partijen het initiatief nemen.
De belangrijkste factoren die bepalend zijn voor een inschatting van de mogelijkheden en beperkingen, en die van belang kunnen zijn voor overleg tussen behandelaar en bedrijfsarts, zijn:
-
ernst van de klachten en klachtevaluatie;
-
inspanningsvermogen;
-
(ervaren) beperkingen;
-
leefregels.
Specifieke verwijsindicaties
Behalve voor algemene informatie en afstemming zijn er ook specifieke indicaties voor consultatie of verwijzing:
-
bij twijfel aan de aard van het ziektebeeld;
-
bij onduidelijkheid over een verminderd inspanningsvermogen of specifieke beperkingen.
Verwijzing naar bedrijfsarts door huisarts en/of specialist:
-
bij (mogelijk te verwachten) problemen in de werksituatie (werkinhoud, relatie met collega’s, leidinggevende, onbegrip, enz.);
-
indien de klachten (zouden kunnen) verergeren door het werk;
-
voor werk(plek)aanpassing;
-
onduidelijke en/of tegenstrijdige advisering door behandelaar en bedrijfsarts.
5. Verzuimreferentieduren
De referentiegegevens voor de verzuimduur van MS zijn gebaseerd op verzuimgegevens van vier arbodiensten van verzuimgevallen die minstens 6 weken hebben geduurd en die in 2004 of in 2005 zijn beëindigd. Totaal waren dit 245.000 gevallen. In 0,17% van de gevallen (N=421) betrof het verzuim met CAS-code N601: multipele sclerose.
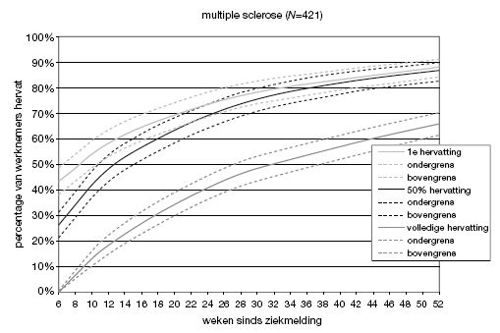
In de grafiek met uitstroomcurven is weergegeven welk deel van de verzuimgevallen het werk hervat binnen een bepaalde periode. Daarbij wordt onderscheid gemaakt tussen de eerste hervatting (lichtgrijze lijn), 50% hervatting (zwarte lijn) en volledige werkhervatting (grijze lijn). Rond iedere lijn zijn met stippellijntjes de onzekerheidsmarges (95%-betrouwbaarheidsinterval) weergegeven.
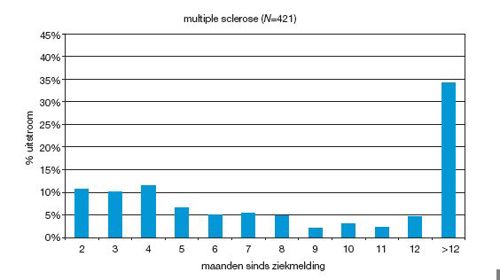
Deze grafiek geeft de uitstroom per maand weer bij de volledige werkhervatting. Na 2 maanden is 11% van de verzuimenden volledig aan het werk, na 6 maanden is dit opgelopen tot ongeveer 45%, maar na 1 jaar is ongeveer 34% nog niet volledig aan het werk. Het aandeel MS onder de verzuimende werknemers neemt toe met de verzuimduur.
Kengetallen Multiple sclerose
| Aantal weken tot | Aantal weken tot | Aantal weken | |
|---|---|---|---|
| eerste hervatting | 50% hervatting | verzuim | |
| Gemiddeld | 20,25 | 24,31 | 49,10 |
| Percentiel 25 | 1 | 6 | 15 |
| Mediaan | 8 | 13 | 31 |
| Percentiel 75 | 26 | 30 | 69 |
| Valid N | 322 | 342 | 421 |
N.B. De verzuimduren hebben betrekking op verzuimgevallen van 43 dagen en langer.
De tabel met kengetallen geeft het gemiddelde aantal weken tot de werkhervatting weer. Bovendien is het 25e percentiel, de mediaan en het 75e percentiel gegeven. Deze geven respectievelijk aan na hoeveel weken 25% van de werknemers met deze aandoening het werk heeft hervat, 50% het werk heeft hervat en 75% het werk heeft hervat.
Er kan een verschil zijn tussen de N in de eerste, tweede en derde kolom omdat niet bij alle verzuimen er eerst een gedeeltelijke hervatting heeft plaatsgevonden of de datum daarvan onbekend is.
In 2006 en 2007 werden er 877 WIA-aanvragen met CAS-code N601 gedaan. Dit is 1,2% van alle aanvragen. In 18% van de gevallen werd de aanvraag afgewezen, in 82% toegewezen. In 43,0% van de WIA-aanvragen met CAS-code N601 werd een uitkering toegewezen op basis van een volledige arbeidsongeschiktheid (IVA). Het percentage toewijzingen is hoog in vergelijking met de totale WIA-aanvraag. Van de totale WIA-populatie werd aan 53% een uitkering toegewezen; 11,3% werd een uitkering toegewezen op basis van een volledige arbeidsongeschiktheid (IVA).
WIA- en IVA-instroom 2006 en 2007 (CAS-code N601)
| Aantal | Totaal | Perc | Aantal | Totaal | Perc | |
|---|---|---|---|---|---|---|
| Omschrijving | 2006 | 2006 | 2006 | 2007 | 2007 | 2007 |
| Toewijzing IVA | 178 | 3.795 | 4,7 | 199 | 4.388 | 4,5 |
| Toewijzing WGA | 83 | 5.306 | 1,6 | 90 | 5.768 | 1,6 |
| Toewijzing WGA volledig AO | 78 | 8.906 | 0,9 | 89 | 10.464 | 0,9 |
| Afwijzing aanvraag WIA, < 35% AO of geschikt eigen werk | 57 | 11.516 | 0,5 | 48 | 11.185 | 0,4 |
| Afwijzing aanvraag WIA, herstel | 4 | 1.266 | 0,3 | 5 | 1.050 | 0,5 |
| Afwijzing aanvraag WIA, overleden of 65 jaar geworden | 7 | 6 | ||||
| Afwijzing aanvraag WIA, overige redenen | 17 | 1.286 | 1,3 | 12 | 1.980 | 0,6 |
| Afwijzing aanvraag WIA, reden (nog) onbekend | 10 | 3.240 | 0,3 | 7 | 2.413 | 0,3 |
| Totalen | 427 | 35.322 | 450 | 37.254 |
6. Preventie
Primaire preventie
Tetanusvaccinatie blijkt mogelijk een lager risico op multiple sclerose te geven.
Voorkom blootstelling aan narcosegassen.
Secundaire preventie
Voorkom blootstelling aan warmte en hitte, psychische en fysieke stress, en overbelasting.
Tertiare preventie
Multidisciplinaire revalidatieprogramma’s hebben geen invloed op het niveau van de invaliditeit, doch kunnen wel het niveau van activiteit en deelname van patiënten met multiple sclerose bevorderen. Regelmatige evaluatie en opnieuw vaststellen van de behandeldoelen bij deze patiënten wordt daarbij aanbevolen.
Literatuur
| 1. | Multiple Sclerose Centrum Nijmegen. Uitleg over MS. www.mscentrumnijmegen.nl/uitleg_over_ms.php. |
| 2. | Keyser JHA de. Multiple sclerose. In: Willems JHBM, Croon NHTh, Koten JW (red.), Handboek arbeid en belastbaarheid. Houten: Bohn Stafleu van Loghum, 2006. |
| 3. | Multiple sclerose, I. Behandeling van exacerbaties en ziektebeloop. Geneesmiddelenbulletin 2008; 42(6). |
| 4. | Merck Manual – Medisch handboek, 68 Multiple sclerosis en aanverwante aandoeningen. Merck Sharp & Dohme B.V., 2002-2003, www.merckmanual.nl. |
| 5. | Kremer AM, Wevers CWJ, Andries F. Werken met multipele sclerose. Chronisch zieken en werk. Amsterdam: NIA-TNO, 1997. |
| 6. | Stichting MS Research, Wat is MS? www.msresearch.nl/index.php?content=content&description1=Wat%20is%20MS?&menu_id=2&subtype=1&expand=2. |
| 7. | Oosten BW van, Barkhof F, Polman CH. Nieuwe diagnostische criteria voor multiple sclerose in de praktijk. Klinische lessen. Ned Tijdschr Geneeskd 2004;148:1417-22. |
| 8. | Thomas PW, Thomas S, Hillier C, Galvin K, Baker R. Psychological interventions for multiple sclerosis. Cochrane Database Syst Rev 2006;Issue 1:Art. No: CD004431. DOI:10.1002/14651858.CD004431 pub2. |
| 9. | Rietberg MB, Brooks D, Uitdehaag BMJ, Kwakkel G. Exercise therapy for multiple sclerosis. Cochrane Database Syst Rev 2005;Issue 1:Art. No.:CD003980. DOI: 10.1002/14651858.CD003980.pub2. |
| 10. | Paltamaa J, Sarasoja T, Wikström J, Mälkiä E, Physical functioning in multiple sclerosis: a population-based study in central Finland. J Rehabil Med 2006;38:339-45. |
| 11. | Vukusic S, Confravreux C. Natural history of multiple sclerosis: risk factors and prognostic indicators. Curr Opin Neurol 2007;20:269-74. |
| 12. | Goeb JL, Even C, Nicolas G, et al. Psychiatric side effects of interferon-beta in multiple sclerosis. Eur Psychiatry 2006;21:186-93. Epub 2005 Dec 28. |
| 13. | Mohr DC, Hart SL, Julian L, et al. Association between life events and exacerbation in multiple sclerosis: a meta-analysis. Br Med J 2004;328(7442):731. Epub 2004 Mar 19. |
| 14. | Coo H, Aronson KJ. A systematic review of several potential non-genetic risk factors for multiple sclerosis. Neuroepidemiology 2004;23:1-12. |
| 15. | Neurologische aandoeningen. Amsterdam: Nederlands Centrum voor Beroepsziekten, 2006. Beroepsziekten.nl zoekwoord: multiple sclerose. |
| 16. | Pompeii LA, Moon SD, McCrory DC. Measures of physical and cognitive function and work status among individuals with multiple sclerosis: a review of the literature. J Occup Rehabil 2005;15(1):69-84. |
| 17. | Wallin MT, Wilken JA, Kane R. Cognitive dysfunction in multiple sclerosis: Assessment, imaging, and risk factors. J Rehabil Res Dev. 2006;43:63-72. |
| 18. | Clingerman E, Stuifbergen A, Becker H. The influence of resources on perceived functional limitations among women with multiple sclerosis. J Neurosci Nurs 2004;36:312-21. |
| 19. | Verdier-Tailefer MH, Sazdovitch V, Borgel F, et al. Occupational environment as risk factor for unemployment in multiple sclerosis. Acta Neurol Scand 1995;92:59-62. |
| 20. | Sundström P, Nyström L, Svenningsson A, Forsgren L. Sick leave and professional assistance for multiple sclerosis individuals in Västerbotten Country, Northern Sweden. Mult Scler 2003;9(5):515-20. |
| 21. | Zwanikken CP, Poos MJJC. Hoe vaak komt multiple sclerose voor en hoeveel mensen sterven eraan? Volksgezondheid Toekomst Verkenning, Nationaal Kompas Volksgezondheid. Bilthoven: RIVM. 8 april 2008. |
| 22. | Rodriguez M, Siva A, Ward J, et al. Impairment, disability, and handicap in multiple sclerosis: a population-based study in Olmsted Country, Minnesota. Neurology 1994;44:28-33. |
| 23. | Hernán MA, Alonso A, Hernández-Díaz S, Tetanus vaccination and risk of multiple sclerosis: a systematic review. Neurology 2006;67:212-5. |
| 24. | Khan F, Turner-Stokes L, Ng L, Kilpatrick T. Multidiciplinary rehabilitation for adults with multiple sclerosis. Cochrane Database Syst Rev 2007;Issue 2:Art. No.: CD006036. DOI: 10.1002/14651858.CD006036.pub2. |
| 25. | Cook SD, Does epstein-barr virus cause multiple sclerosis ? Rev Neurol Dis 2004;1:115-23. |
Bijlage
Expanded Disability Status Scale (EDSS) en Functional Systems (FS) 2,3
| EDSS | |
| 0.0 | geen klachten of afwijkingen (alle fs-score 0) |
| 1.0 | geen klachten; een enkele afwijking bij neurologisch onderzoek (één fs-score 1) |
| 1.5 | geen klachten; enkele afwijkingen bij neurologisch onderzoek (enkele fs-scores 1) |
| 2.0 | een enkele klacht; afwijkingen bij neurologisch onderzoek (minimal disability) (één fs-score 2, andere 0 of 1) |
| 2.5 | enkele klachten; afwijkingen bij neurologisch onderzoek (minimal disability) (twee fs-scores 2, andere 0 of 1) |
| 3.0 | duidelijke klachten (moderate disability) in een functie of lichte klachten over meerdere functies (één fs-score 3 of enkele fs-scores 2; de andere 0 of 1) |
| 3.5 | klachten over meerdere functies, doch volledig ambulant (één fs-score 3 en enkele scores 2 of twee scores 3) |
| 4.0 | forse klachten en belemmeringen in meerdere functies; ambulant gedurende minimaal 12 uur; kan meer dan 500 meter lopen zonder hulp of rusten (één fs-score 4 of meerdere fs gestoord dan bij edss 3.5) |
| 4.5 | forse klachten en belemmeringen in meerdere functies; ambulant gedurende minimaal 12 uur; enige hulp nodig; kan meer dan 300 meter lopen zonder hulp of rusten |
| 5.0 | volledige dagtaak niet meer mogelijk; loopafstand zonder hulp of rusten niet meer dan 200 meter |
| 5.5 | volledige dagtaak niet meer mogelijk; loopafstand zonder hulp of rusten niet meer dan 100 meter |
| 6.0 | af en toe, of aan een kant hulpmiddel nodig om 100 meter te kunnen afleggen |
| 6.5 | meestal beiderzijds steun of hulpmiddel nodig om 20 meter te kunnen afleggen |
| 7.0 | kan niet meer dan 5 meter afleggen; op rolstoel aangewezen |
| 7.5 | kan niet meer dan enkele passen lopen; aangewezen op rolstoel |
| 8.0 | aangewezen op rolstoel; grootste deel van de dag uit bed; effectief gebruik van armen mogelijk |
| 8.5 | bedlegerig gedurende vrijwel de gehele dag; door enig effectief gebruik van de armen niet geheel afhankelijk |
| 9.0 | geheel afhankelijk; bedlegerig; communicatie mogelijk |
| 9.5 | geheel afhankelijk; geen communicatie |
| fs | |
| A | Piramidale functies |
| 0 = | normaal |
| 1 = | afwijkende symptomen; geen klachten |
| 2 = | lichte functiestoornissen |
| 3 = | lichte paraparese of hemiparese; sterke monoparese |
| 4 = | lichte quadriparese, duidelijke paraparese, of monoplegie |
| 5 = | duidelijke quadriparese, paraplegie of hemiplegie |
| 6 = | quadriplegie |
| B | Cerebellaire functies |
| 0 = | normaal |
| 1 = | afwijkende symptomen; geen klachten |
| 2 = | lichte ataxie |
| 3 = | duidelijke ataxie van romp of extremiteiten |
| 4 = | ernstige ataxie van alle extremiteiten |
| 5 = | onmogelijk gecoördineerde bewegingen uit te voeren |
| C | Hersenstamfuncties |
| 0 = | normaal |
| 1 = | afwijkende symptomen; geen klachten |
| 2 = | lichte stoornissen van hersenzenuwen; lichte nystagmus |
| 3 = | duidelijke stoornis van hersenzenuwen; duidelijke nystagmus |
| 4 = | duidelijke oogspierverlamming |
| 5 = | dysartrie en andere duidelijke afwijkingen |
| 6 = | volledig gestoorde spreek- en slikfunctie |
| D | Sensibiliteit |
| 0 = | normaal |
| 1 = | verminderde vibratiezin of cijferschrijven aan een of twee extremiteiten |
| 2 = | verminderde vibratiezin aan meer dan twee extremiteiten, of licht verminderde tast- en pijnzin aan twee extremiteiten |
| 3 = | verminderde tast- en pijnzin of verlies van vibratiezin aan twee extremiteiten of lichtere stoornissen aan vier extremiteiten |
| 4 = | duidelijk verminderde tast- en pijnzin en verlies van vibratiezin aan twee extremiteiten en/of ernstige stoornissen in de bewegingszin |
| 5 = | verlies van gevoel in een of twee extremiteiten, en/of vermindering van alle gevoel onder het hoofd |
| 6 = | verlies van gevoel over romp en extremiteiten |
| E | Blaas- en darmfuncties |
| 0 = | normaal |
| 1 = | lichte retentie of urge |
| 2 = | matige retentie of urge leidende tot sporadische incontinentie |
| 3 = | frequente incontinentie |
| 4 = | katheter; darm ongestoord |
| 5 = | verlies van blaasfunctie; lichte stoornissen van de darmfunctie |
| 6 = | verlies van blaas- en darmfunctie |
| F | Visuele functies |
| 0 = | normaal |
| 1 = | scotoom met visus beter dan 20/30 |
| 2 = | slechtste oog met scotoom en visus tussen 20/30 en 20/60 |
| 3 = | slechtste oog met scotoom of gezichtsveld defect en visus tussen 20/60 en 20/100 |
| 4 = | slechtste oog met scotoom of gezichtsveldbeperking en visus tussen 20/100 en 20/200; of visus tussen 20/60 en 20/100 en andere oog met visus minder dan 20/60 |
| 5 = | slechtste oog met visus lager dan 20/200; of visus tussen 20/100 en 20/200 en andere oog visus minder dan 20/60 |
| 6 = | slechtste oog met visus lager dan 20/200 en andere oog lager dan 20/60 |
| G | Mentale functies |
| 0 = | normaal |
| 1 = | alleen veranderingen stemming |
| 2 = | licht verlies van cognitieve functies |
| 3 = | matig verlies van cognitieve functies |
| 4 = | ernstig verlies van cognitieve functies |
| 5 = | duidelijke dementie |